大家所熟悉的安吉丽娜•朱莉 (Angelina Jolie),其母亲与卵巢癌斗争了近十年,于 2007 年 56 岁时去世,当时朱莉只有 32 岁。其祖母和姑妈也都是因为癌症去世,其家族成员中有 8 位死于癌症。
朱莉通过基因检测确定携带遗传突变基因 BRCA1,医生估测她患乳腺癌和卵巢癌的几率很高,分别为 87% 和 50%。
为了预防癌症发生,朱莉在 2013 年,38 岁时,接受了双侧乳腺预防性切除及乳房重建手术;
在 2015 年 3 月,不足 40 岁时,做了腹腔镜双侧输卵管、卵巢切除术,医生在其卵巢上发现了一个小型良性肿瘤,但没有发现任何癌症的迹象。这两次手术,朱莉都对外做了公开,也引起了公众的关注。
朱莉当时的举动,可谓惊世核俗。然而,近 10 年过去了,这种预防性的手术,已正式进入了临床决策中。
你会愿意像朱莉一样,为预防可能发生的癌症提前切除自己的器官吗?
今天我们邀请到和睦家医疗上海地区妇科首席专家谢康云医生,为大家详细介绍关于妇科癌症的预防性手术以及解答相关问题。

为什么越来越多人选择切除健康的女性器官?
⊙ 什么是妇科癌症预防性手术?👨🏻⚕
妇科癌症的预防性手术,是指对一些具有妇科恶性肿瘤发生风险高的健康人,进行预防性的输卵管、卵巢甚至子宫等器官的手术切除。
⊙ 妇科癌症中,哪些需要做预防性手术?🤦♀️ 宫颈癌、卵巢癌和子宫内膜癌被称为三大妇科恶性肿瘤,我国每年新发病例超过 20 万例。
宫颈癌:
宫颈癌,发病率居妇科恶性肿瘤第一位,通过定期细胞学筛查和人乳头瘤病毒 (HPV) 检测,就可以发现癌前病变或者早期宫颈癌,其治疗效果非常好。或者一旦出现同房后出血或异常阴道流血,及时就诊,往往也可使其得到有效的治疗;此外,宫颈癌致病因素十分明确,预防接种 HPV 疫苗后,还可以减少约 80-90% 的宫颈癌发生。

子宫内膜癌:
子宫内膜癌,也容易被发现。因为一旦内膜病变,就会出现不正常阴道流血,通过影像学和病理学检查,可以做到早期发现,早期治疗。
卵巢癌:
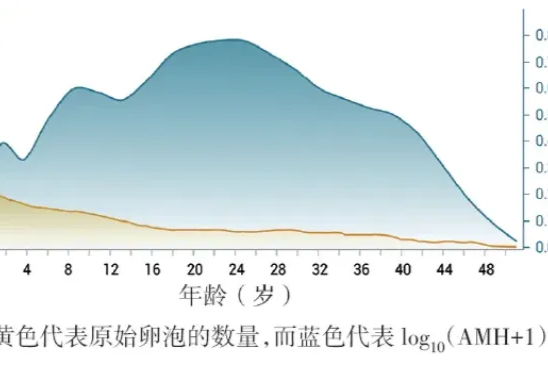
卵巢癌,发病率居妇科恶性肿瘤第三位,但病死率居妇科恶性肿瘤首位。因早期症状不明显,隐匿性强,70% 的患者在发现时已经是晚期。卵巢癌被称为「沉默的杀手」。尽管药物发现和治疗策略取得了进展,但在过去 30 年中,卵巢癌长期生存率仅略有改善,10 年生存率约为 30%。
因此,预防性手术,主要针对卵巢癌。

卵巢癌的终身发生风险,分为低危 (<5%),中危 (5-10%) 及高危 (≥ 10%)。
一些筛查工具,如卵巢癌风险算法 (Risk of Ovarian Cancer Algorithm, ROCA),已开发用于卵巢癌早期诊断。
研究显示,ROCA 虽然可以发现一些早期患者,但在低危人群的长期随访数据,并未显示其延迟死亡率方面的获益,因此不建议在一般女性中进行筛查。
在缺乏可靠筛查工具的情况下,预防性手术是降低卵巢癌风险的关键策略。
在卵巢癌的中危及高危女性中,这种预防性手术是最有效的预防方法。
基因筛查提前了解自己的患病风险
一些女性的遗传密码发生了改变,这使她们更容易患卵巢癌等恶性肿瘤。
约 10% ~ 24% 的卵巢癌 (包括输卵管癌和腹膜癌) 与遗传因素有关,通过对特定人群的基因检测,可以区分其卵巢癌等恶性肿瘤的发生风险,指导临床治疗,包括进行预防性手术。
⊙ 谁是基因筛查的重点人群?
基因筛查的主要对象是,具有癌症家族史的健康人群,特别是一级或二级亲属患有以下癌症者,或者三级亲属有 2 例以下癌症者:(1)上皮性卵巢癌、输卵管癌或腹膜癌;(2)乳腺癌;(3)Lynch 综合征 (遗传性非息肉病性结直肠癌) 所涉及的癌症及皮肤病。
⊙ Lynch 综合症是什么?
Lynch 综合症 (遗传性非息肉病性结直肠癌):常染色体显性遗传病,由基因突变引起,有多种组织癌变倾向。
⊙Lynch 综合症主要表现有哪些?:
生殖系统:卵巢癌、子宫内膜癌。消化系统:结直肠癌、胃癌、肝癌、小肠癌、胰胆管系统癌。泌尿生殖系统:肾盂癌、输尿管癌、膀胱癌。神经系统:脑癌 (胶质瘤)。皮肤病:皮脂腺肿瘤,角化棘皮瘤,等。
⊙ 一级/二级/三级亲属分别对应谁?
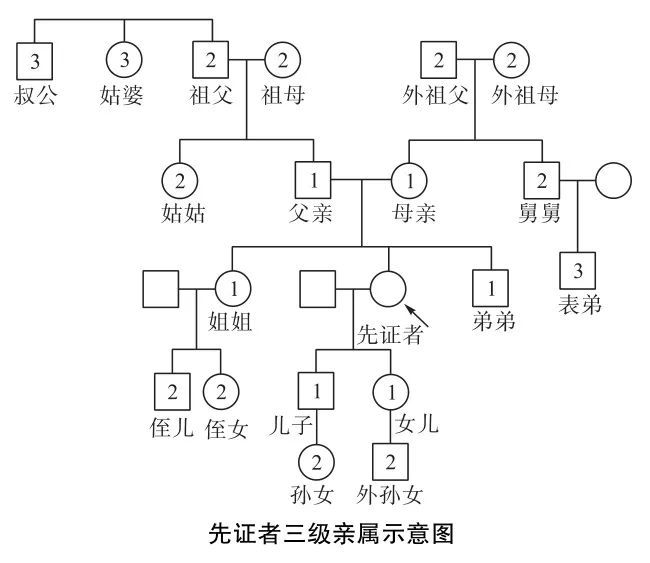
一级亲属,是指父母、兄弟姐妹及子女;
二级亲属,是指一级亲属的一级亲属 (已属于一级亲属者除外),如父母的父母及兄弟姐妹,兄弟姐妹及子女的子女。
三级亲属,是指二级亲属的一级亲属 (已属于二级亲属者除外)。
简单而言,建议三级亲属以内,特别是二级亲属以内,有癌症患者的健康人,到医院做有关「肿瘤遗传」咨询,由专业医生决定是否需要做有关基因筛查。
⊙ 常见的基因检测项目、肿瘤风险有哪些?
在妇科恶性肿瘤的预防中,目前主要关注的突变基因有 9 个,其终身乳腺癌风险为 14-79%,卵巢癌风险为 2-53%,子宫内膜癌风险为 28.6-61.5%。
目前观点,如果卵巢癌发生风险 ≥ 5%,就要考虑在一定的年龄做预防性输卵管卵巢切除术。在国内,乳腺癌归属外科处理。
常见的有关突变基因、肿瘤发生风险及手术年龄见下表:
| 突变基因 | 乳腺癌风险 (95% CI) | 卵巢癌风险 (95% CI) | 输卵管-卵巢切除年龄 (岁) |
| BRCA1 | 72% (65-79%) | 44% (36-53%) | 35-40 |
| BRCA2 | 69% (61-77%) | 17% (11-25%) | 40-45 |
| RAD51C | 21% (15-29%) | 11% (6-21%) | 40-50 |
| RAD51D | 20% (14-28%) | 13% (7-23%) | 40-50 |
| BRIP1 | 不增加 | 5.8% (3.6-9.1%) | >45-50 |
| PALB2 | 53% (44-63%) | ~5% (2-10%) | >45-50 |
| STK11 | - | 非上皮性增加 | 暂无推荐 |
| ATM | - | 可能增加 | 证据不充足 |
| NBN | - | 可能增加 | 证据不充足 |
| 内膜癌风险 (95% CI) | 卵巢癌风险 (95% CI) | 全子宫+双侧输卵管-卵巢切除 | |
| MLH1 | 37% (30.1-46.5%) | 11% (7.4-19.7%) | 35-40 |
| MSH2 | 48.9% (40.2-60.7%) | 17.4% (11.8-31.2%) | 35-40 |
| MSH6 | 41.1% (28.6-61.5%) | 10.8% (3.7-38.6%) | 35-40 |
妇科癌症预防性手术利弊有哪些呢?
手术的获益是:大大降低了相关癌症发生的风险,减少了包括卵巢癌、子宫内膜癌及乳腺癌在内的癌症死亡率,减少了对相关癌症的焦虑和担忧,发现并切除了隐匿性或早期的癌症。
手术的弊端是:失去生育能力,提前绝经,可能需要激素补充治疗,手术并发症。
绝经,会造成血管舒缩症状 (潮热/盗汗)、情绪变化、睡眠障碍、性欲降低、阴道干燥、性交痛和性功能变差,骨质疏松、心血管病风险增加等。
在排除禁忌症后,适当的激素补充治疗,可以大大改善这些症状。但不是每个人都适用「激素补充治疗」,也不是所有的症状都能在用药后完全改善;在总体利大于弊的情况下,也会有一些危害。
正在犹豫要不要手术你需要知道的事
研究表明,有些卵巢癌起源于输卵管,因此手术需要同时切除输卵管和卵巢。有些基因突变,会有较高的子宫内膜癌风险,这些人还需要同时切除子宫。
是否手术及手术时机的决策是一个复杂的过程,需要充分的利弊权衡并知情同意,结合临床因素和个人倾向,制定个体化的决策。
通常是在一个家庭完成生育后进行手术。或是,当其准备接受「试管婴儿」,并储存了卵子或胚胎,可以日后完成家庭。
术后治疗注意事项
手术后,需要接受妇科内分泌专家指导,进行必要的「激素补充治疗」,
把手术后绝经造成的危害,降到最低。
未来,怎样做得更好?
随着「试管婴儿」技术的日益成熟,在必要及有条件的情况下,我们可以选择没有上述等基因问题的胚胎进行移植,这样的后代就可以避免那些遗传性肿瘤,也可以避免因此而可能需要的预防性手术。
好文章,需要你的鼓励