「角膜不透明,我觉得可以试着从这个角度进入……」即便医院管理、门诊和科研已占据了赵云娥教授的大部分时间,但她还是每天挤出时间,和助手、学生探讨 15 岁男孩小成(化名)的手术方案。赵云娥教授是温州医科大学附属眼视光医院(浙江省眼科医院)副院长,一个年手术量 1600 余台的白内障专家。这样的行家里手,对小成的治疗仍然是慎之又慎。
「实在太难了!」小成是一个小眼球白内障患者,他的眼睛跟一般人不一样,眼睛眯成一条缝,眼球小到只有正常人的一半,由于眼内结构拥挤,常伴随着不可预估的各类风险和并发症,眼压高、眼轴短。有数据显示,相比于正常人的眼轴(22—24 毫米),小眼球患者的眼轴往往小于 18.5 毫米,而眼轴每短 1 毫米,普通白内障手术的风险都会成倍地增加。
靠着手机「读屏」,他跨省求医
30 岁的穆先生从小左眼失明,靠着右眼生活,仅能看到人影。但近五年来,他右眼仅存的微弱光影都暗了许多!为右眼寻一丝光亮,他靠着听软件读屏声音,拄着盲杖找到浙江省眼科医院赵云娥教授处就诊。
然而穆先生的检查结果却不容乐观,他双眼先天性白内障、双眼小眼球、双眼小角膜、右眼先天性巩膜缺损、右眼眶内囊肿、左眼盲。「通俗说,眼球小,角膜小,医生无处入刀,眼后面还有肿物,手术不确定因素很多,风险大。」赵云娥教授翻出当时治疗记录。

这样的病例,查阅文献,放眼国内,并无可借鉴的治疗经验。赵云娥带领团队,确定了在最小损伤的情况下挽救视功能的方案,即在不影响眼后肿物的情况下把先天性白内障摘除,之后再观察眼部肿物的变化。「
仅开一个 2 毫米的小孔,我们的设备在『雷区』中摸索前行。」赵云娥教授说,那手术的 20 分钟,是艰难漫长的。最终,她顺利完成手术,为穆先生的眼睛植入人工晶体。
她总是打破自己定下规矩
一个特殊的家庭,一家四口互相搀扶着出现在赵云娥教授的诊室。
一家四口中,爸爸在 30 岁前能视物,但患了视网膜色素变性,随着病情发展,现已完全失明;妈妈患青光眼,已失明;1 岁的小儿子,也是先天性青光眼;15 岁的大儿子,也就是文章开头的少年小成,是一名小眼球白内障患者,眼球只有正常人的一半,左眼角膜只剩下十分之一的透光区域,右眼角膜完全不透明……4 个人,8 只眼睛,只有小成还有试试的可能,但这又是一个棘手的病例。
手术从哪里入刀,超声乳化探头如何行进?眼压、眼眶潜在的肿瘤问题,如何权衡处理?将这些原本「不可能」的手术变为「可能」,光靠白内障一个专业的医生是不够的,而是要集合医院眼底、青光眼、眼眶肿瘤等多学科的力量。
一个患者的治疗方案,赵云娥和团队要磨很久。而真正上手术台做手术时,赵云娥教授进入「心流」的状态,只留一盏手术灯,以一年 1600 余台的手术手感,不断调整角度,为患者寻找那一束微光。
「每次做完这样的手术,我都会和助手说,下次再碰到这样的病例,一定要阻止我。」但每一次,赵云娥都会打破自己的规定。
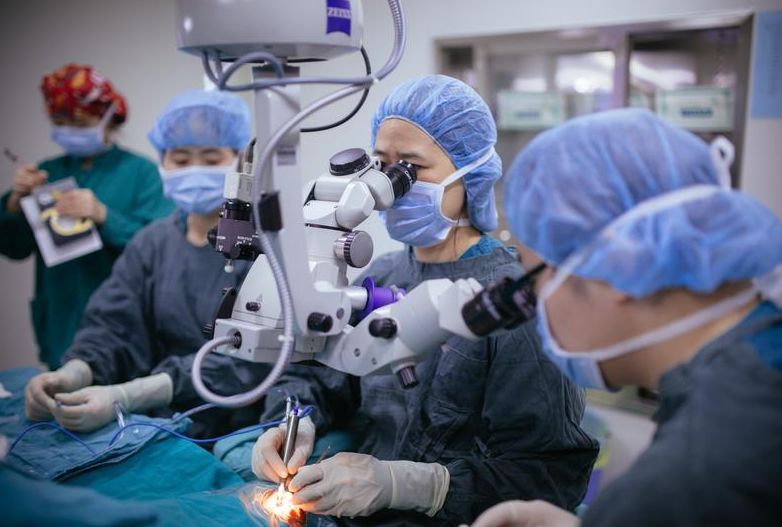
这就是争取那一点微光的意义
比起常规的白内障手术后,患者视力从 0.2 跃升为 0.8,甚至 1.0,像小眼球白内障伴其他先天畸形的这一类疑难白内障的手术,视力的改变在常人眼里有点波澜不惊,从眼前数指(视力表上最大字母看不清)到 0.01(走到视力表前 50 厘米能看到最大的字母),从 0.01 到 0.04……世界卫生组织将双眼中优眼的最佳矫正视力小于 0.05 或视野半径<10°定义为盲。
已是盲人,还这么折腾?冒着风险做手术,去争取那一点微光,有意义吗?赵云娥教授说,如果将手术前后,患者视力的数字变化进行比较,这样的对比太过苍白。因为她见到了这群患者手术后的模样,那一句句质朴的语言,传递着内心的欣喜。
赵云娥教授坦言,随着医疗技术的精进,很多人对于视物的要求已从「看得见」变为「看得清晰、看得持久、看得舒适」,但很多人不会想到,还有一些眼病患者在「看得见」这条基准线上苦苦挣扎,「当我们有能力,手里有技术,有一线治疗的可能,那就责无旁贷地去帮助他们。我总是说,只要你们不放弃,我就不放弃。」
如今,赵云娥正和团队一起梳理历年来收治的疑难白内障病例。「这些病例既然经常让医生望而却步,那么更有整理的意义。未来,临床医生碰到这样的病例,就有接诊的底气,会有更多患者迎来属于自己的微光。」赵云娥教授说。
来源:杭州日报
好文章,需要你的鼓励















