5 年前,李女士怀孕 38 周顺产一男婴,新生命的诞生本应是值得高兴的一件事,但孩子出生不久即表现为精神差、呼吸窘迫、呕吐,化验显示代谢性酸中毒,最后不幸夭折。经历此次不良孕产史,李女士夫妻好久不敢再孕。随着时间推移,年龄的压力日渐增大,终于鼓起勇气于 2023 年 1 月来西北妇女儿童医院生殖中心咨询。
由于有过不良孕产史,且新生儿未进行遗传学病因检测,医生建议李女士夫妻双方进行基因携带者筛查,排查遗传学方面的生育风险。
2 月份夫妻俩检测报告出来,结果显示:李女士及其丈夫同时检出 MMUT 基因相关罕见变异,李女士 MMUT 基因发生无义突变,为 1 类致病突变(图 1),其丈夫 MMUT 基因发生移码突变,为 2 类致病突变(图 2)。


MMUT 基因编码甲基丙二酰-CoA 变位酶,参与多种氨基酸和奇数链脂肪酸的降解 (NCBI Gene ID: 4594;UniProt: P22033)。
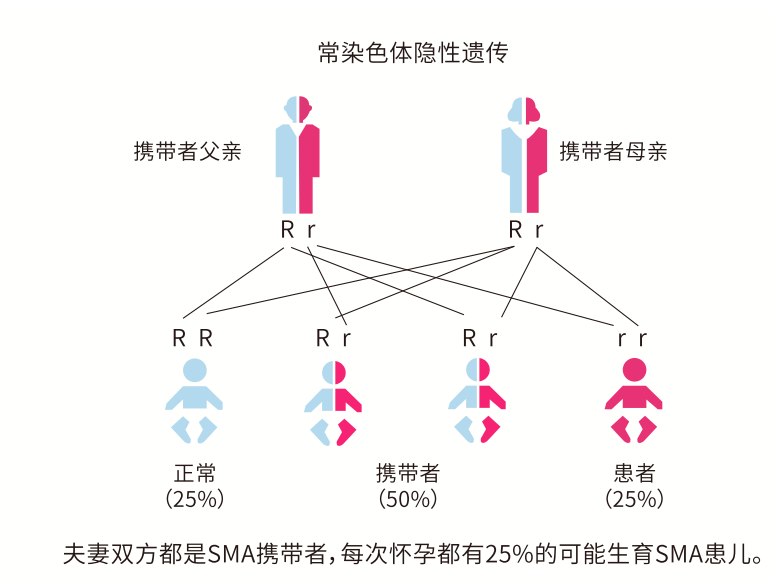
基因变异导致的相关疾病为甲基丙二酸尿症 mut(0) 型,是常染色体隐性遗传,主要临床症状为新生儿期起病的嗜睡、呕吐、 张力减退、体温过低、呼吸窘迫、严重酮症酸中毒、高血氨、中性粒细胞减少和血小板减少。
夫妻双方均携带一个 MMUT 变异,则胎儿有 25% 的概率同时遗传到来自父母双方的变异,发生甲基丙二酸尿症 mut(0) 型。李女士之前生育胎儿有代谢性酸中毒的现象,极有可能是遗传到夫妻 MMUT 的变异。
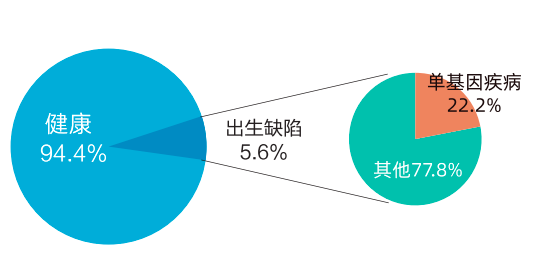
根据《中国出生缺陷防控报告 (2012)》数据显示,我国出生缺陷总发生率约为 5.6%,其中单基因病在出生缺陷中占 22.2% 。根据 OMIM 数据库显示,目前明确的单基因病已超过 8000 种,综合发病率大于 1%。这些疾病往往病情严重,致死、致畸或致残,且多数缺乏有效治疗手段,或者治疗费用十分昂贵。
由于单基因病在胎儿发育期常常不表现出结构畸形,难以通过超声等影像学检查发现,并且许多隐性遗传病往往没有明显的家族遗传史,在常规问诊中难以发现。
平时我们也会发现身边身体健康的夫妻,却生出一些带有先天性畸形或者存在某种缺陷的宝宝。
那么宝宝这种基因缺陷是从哪来的呢?
除了在怀孕期间受到外在的因素干扰外(一般很少),绝大部分来自于基因的改变,也就是说:夫妻双方虽然是健康的,但可能将携带的某种变异的致病基因传递给了宝宝。
因此,对于遗传病生育高风险家庭,其最佳防控时机在于孕前。近年高通量基因测序技术的出现,已经极大地改善了检测效能、周期和成本,使得遗传病生育高风险的人群能在孕前/产前进行多种疾病的筛查,获得优生优育的良机。
在孕前/辅助生殖前对夫妻可能存在的单基因病相关致病基因进行筛查,对于存在遗传病家族史的人群、生育过已夭折遗传病患儿但病因未明的人群,帮助他们寻找到可能的病因并进行生育指导有着非常重要的意义。
对于初次拟孕人群,阳性检测结果有助于在孕前即了解生育风险,通过选择合适方法,避免第一胎出生缺陷儿的发生。
李女士夫妻经过全面的遗传咨询,最终决定在生殖中心进行胚胎植入前遗传学检测(PGT)。
PGT 是在试管助孕过程中,对在体外培养的囊胚进行遗传检测,挑选遗传正常不会发病的胚胎移植到子宫,阻断了遗传病患儿出生,也避免了孕后诊断、需要引产的痛苦。
好文章,需要你的鼓励