病史摘要
自述:半月前出现皮肤瘙痒伴稍黄染、恶心,当地医院以十二指肠溃疡、幽门螺旋菌感染收住院,给予对症支持治疗 3 天,症状无好转,随即转入上级医院,入院 CT 检查提示梗阻性黄疸,B 超提示肝门区胆管内占位(Ca 可能),心脏彩超提示主动脉旁多发钙化,主动脉瓣及二尖瓣分流;自起病以来小便发黄,饮食正常,体重下降 3 Kg,睡眠可。
既往:扁桃体手术(具体不详),四黄素过敏。否认高血压、糖尿病史,否认吸烟、饮酒。
检查图像
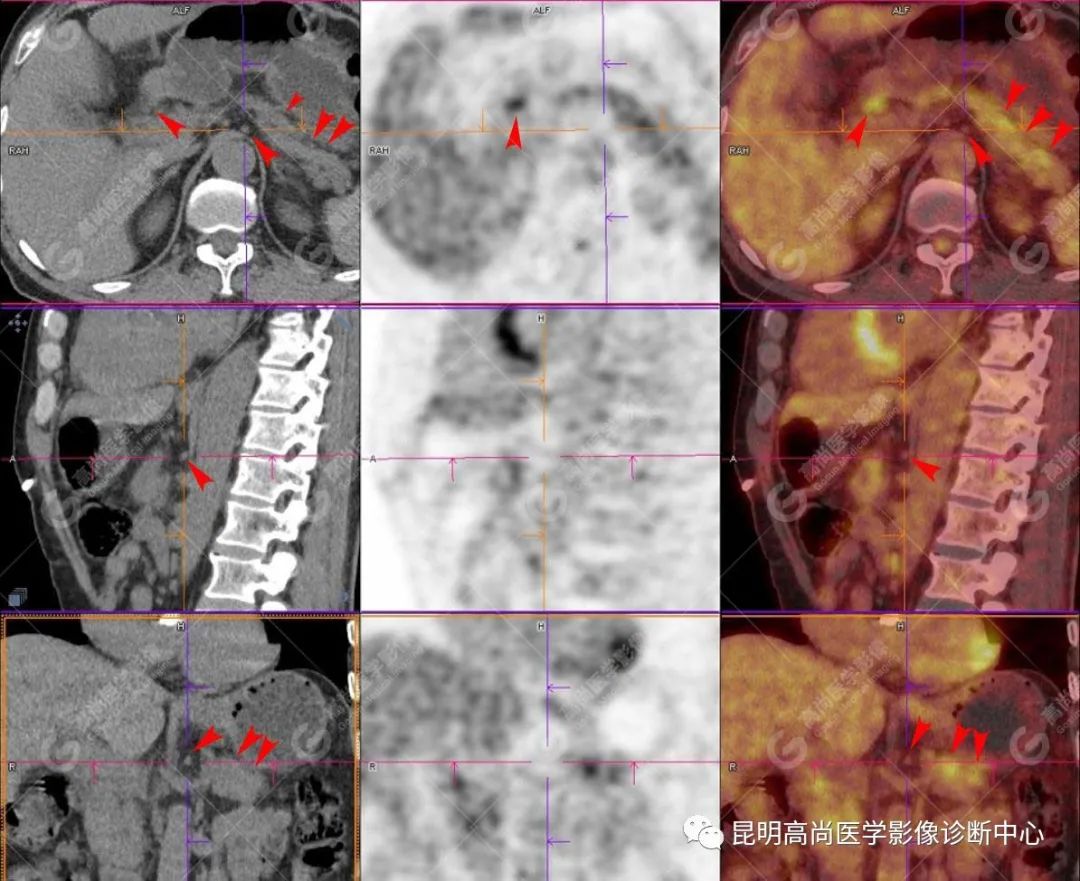
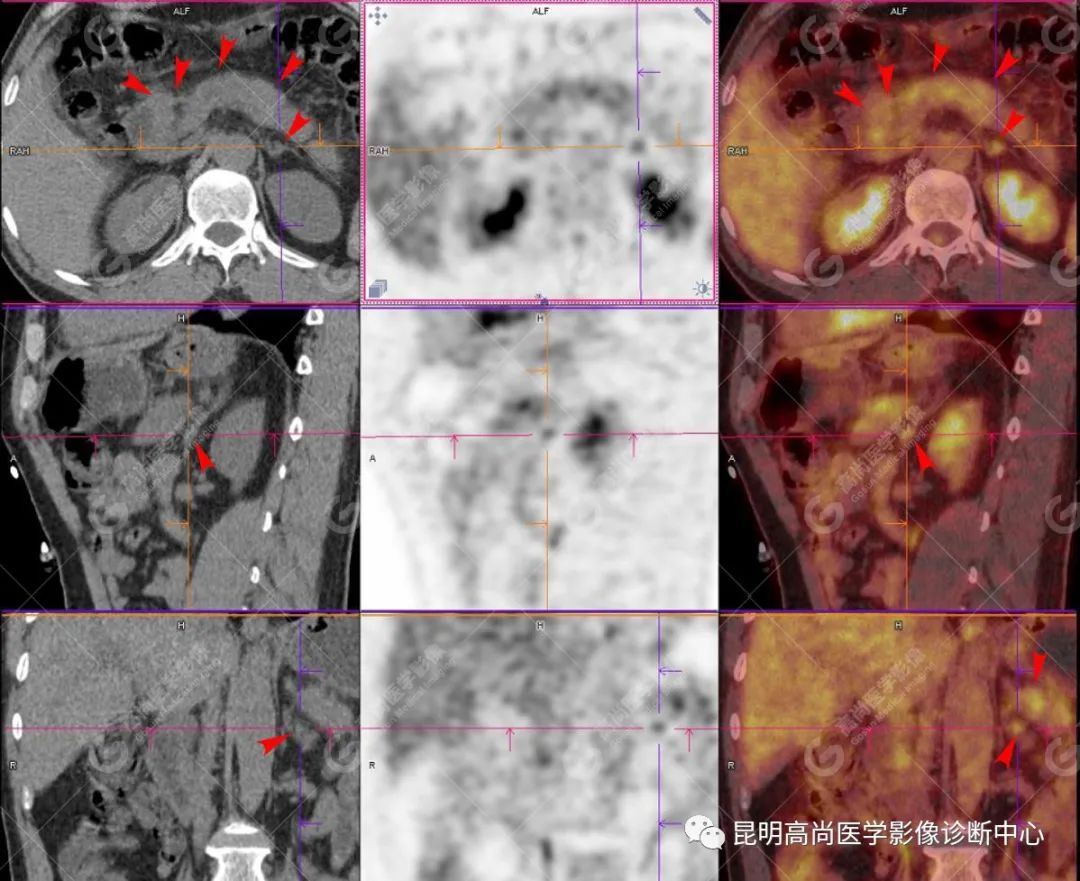
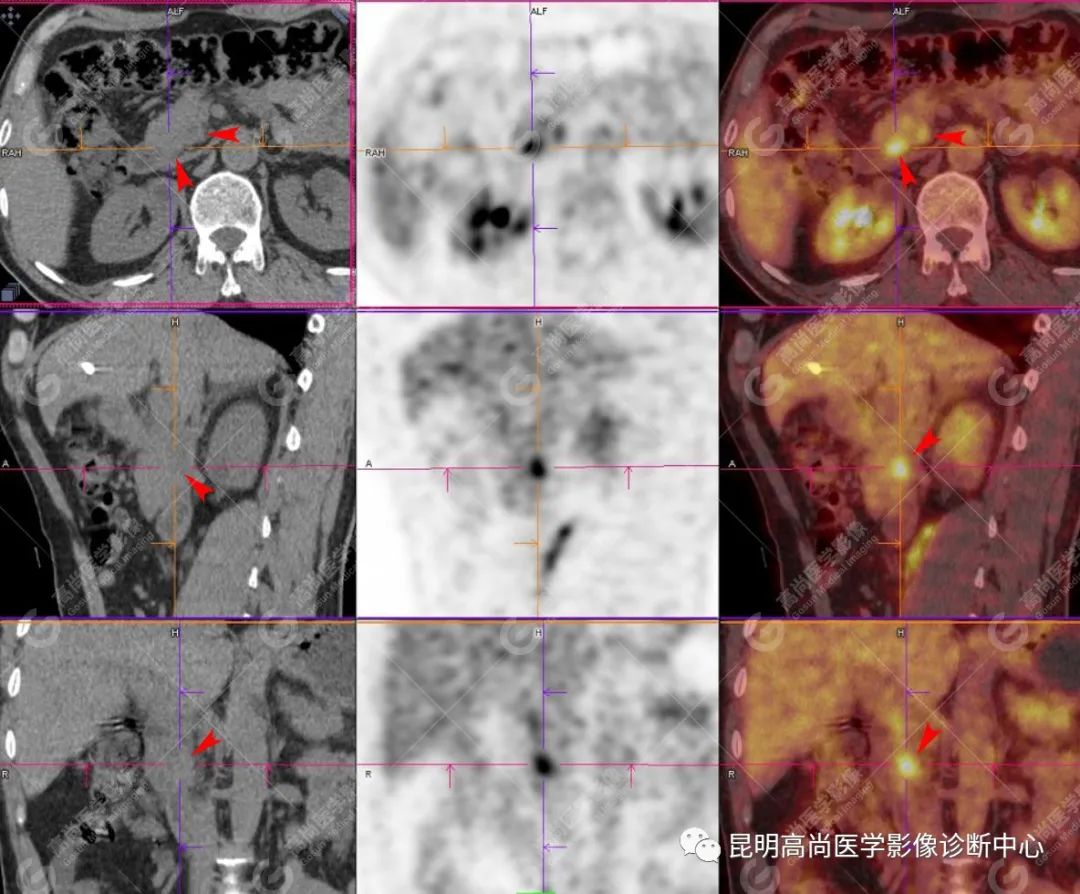
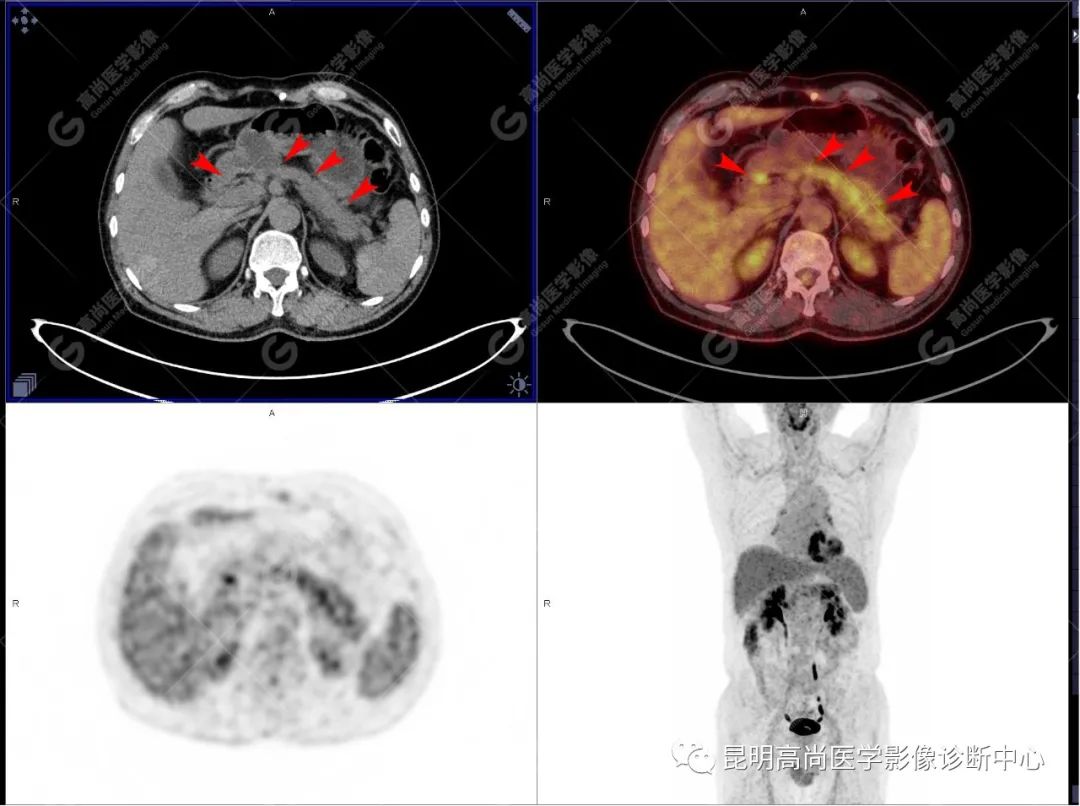
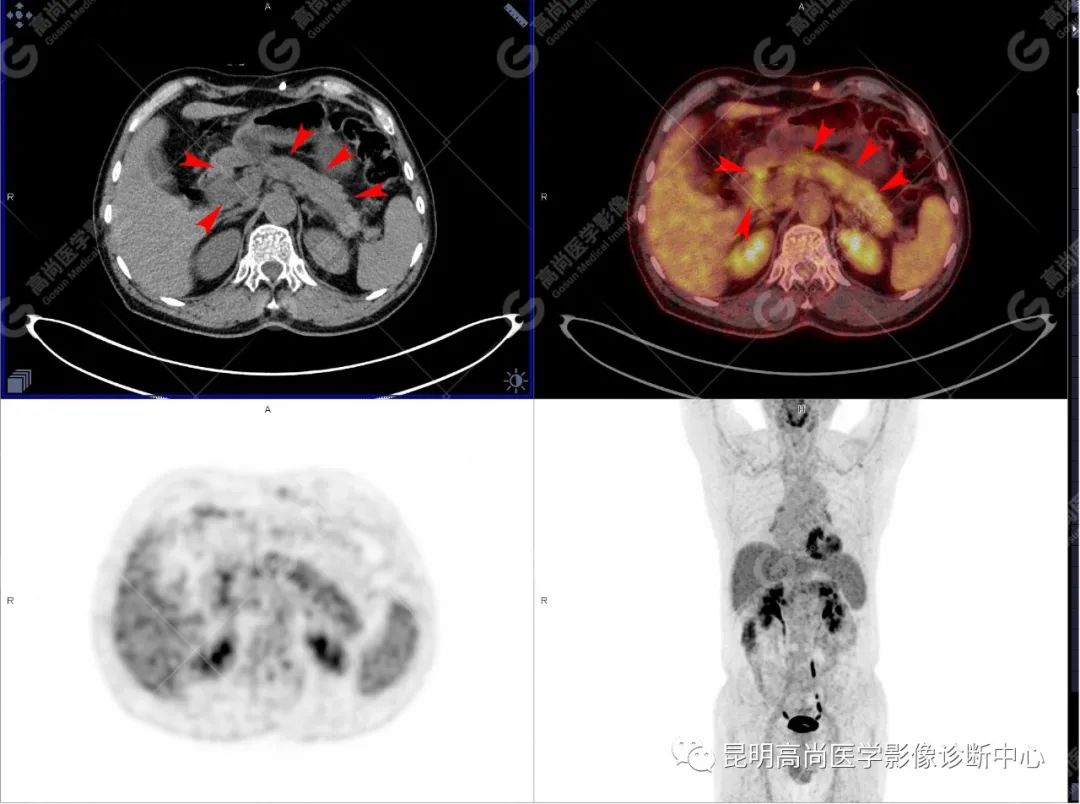
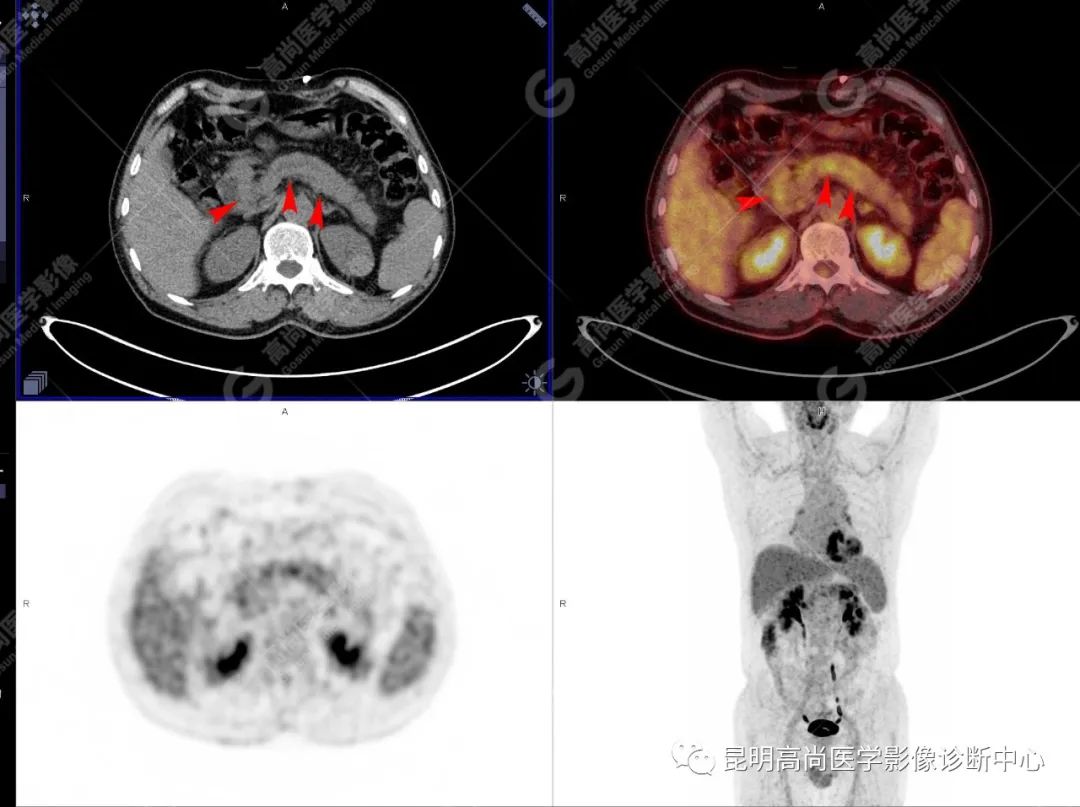
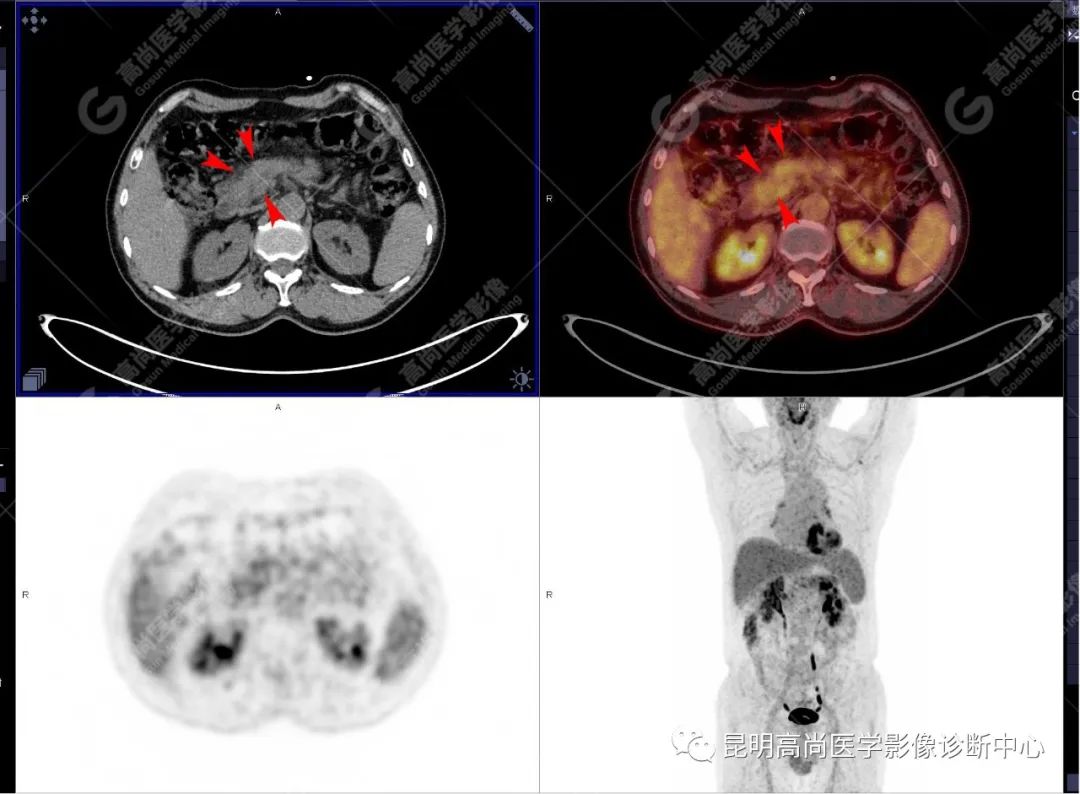
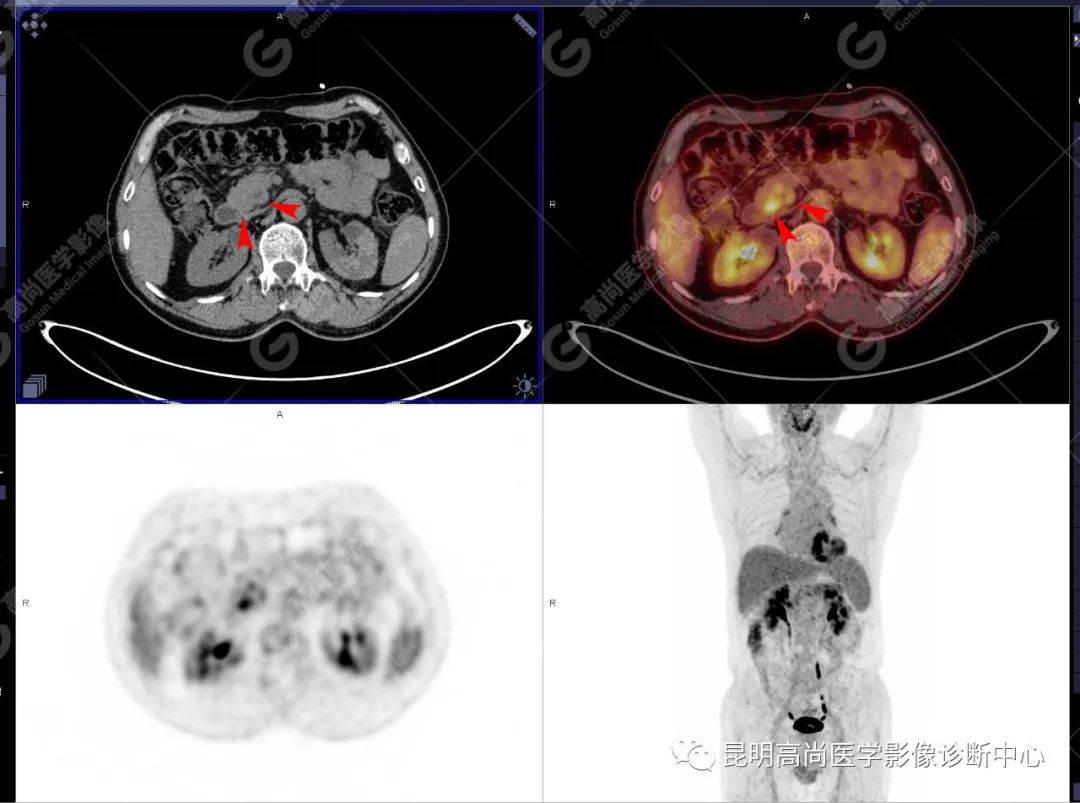
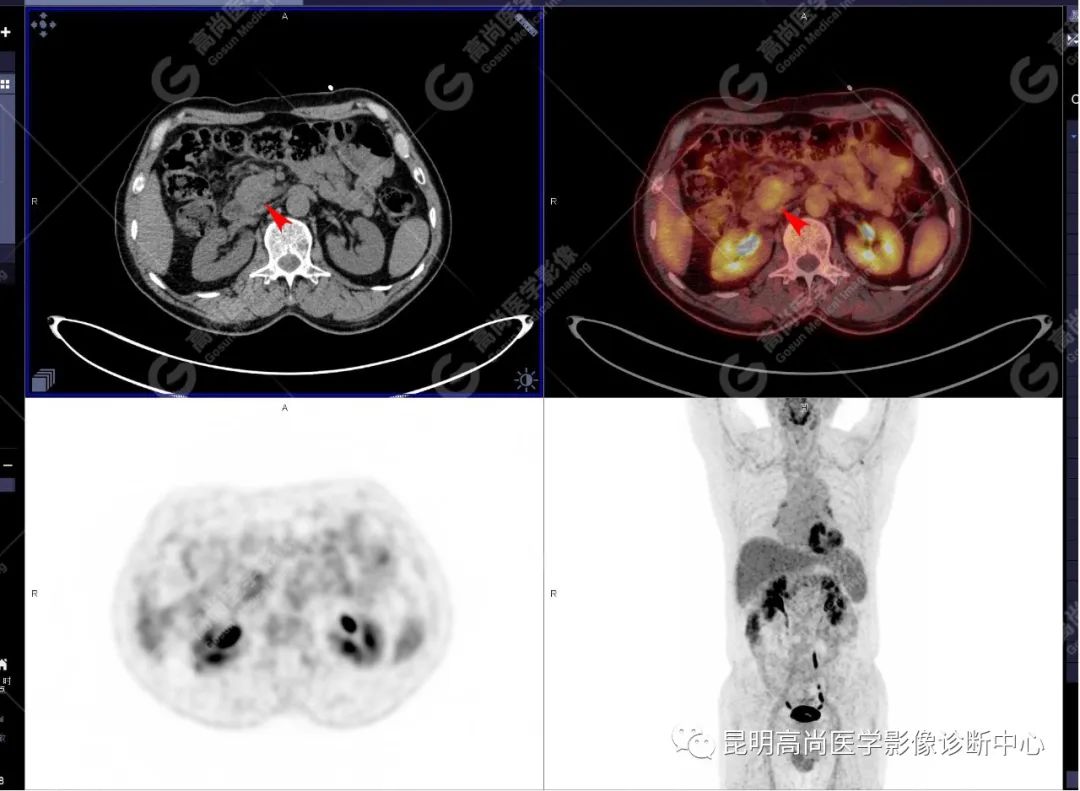
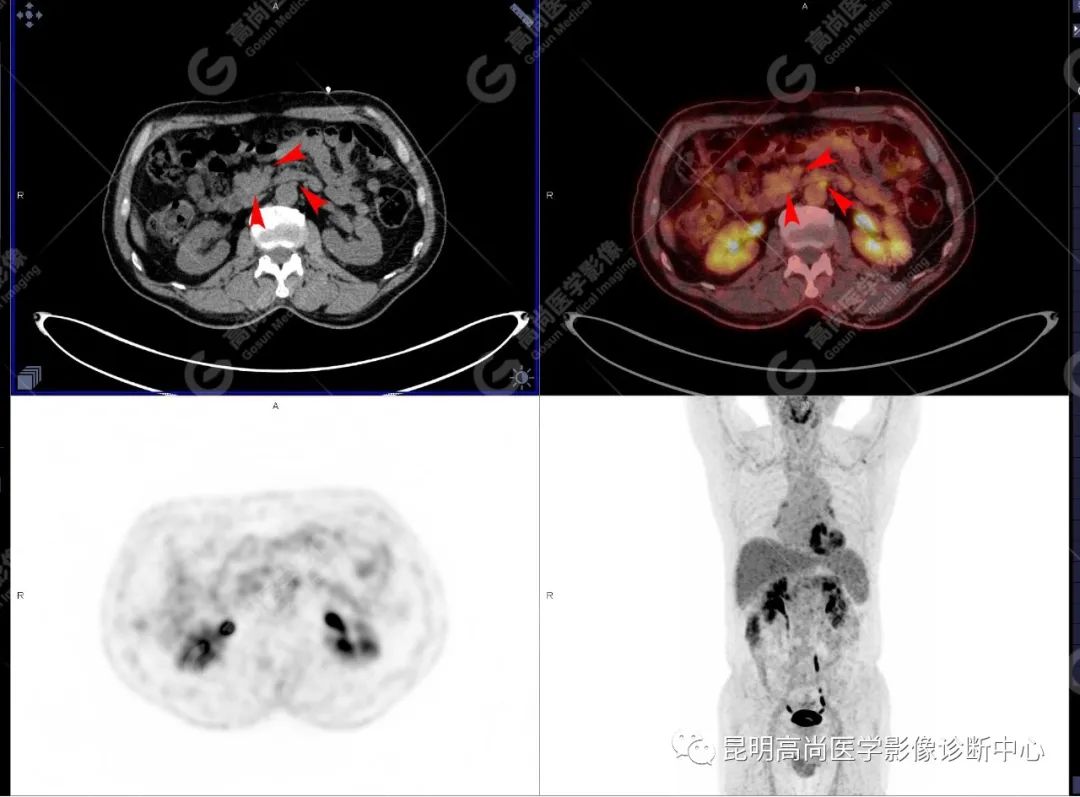
影像诊断
十二指肠壶腹区等密度结节影伴糖代谢持续增高,多考虑恶性病变(壶腹癌),继发主胰管扩张及慢性胰腺炎表现;腹膜后多发淋巴结显示,糖代谢不同程度增高,不除外转移。
病理结果
(胰头)中-低分化胰腺导管腺癌(微卫星稳定型/MSS)

病症概述
胰腺癌最广为人知的风险因素是吸烟。吸烟者的风险是不吸烟者的 2-3 倍,并且在许多人群中已经显示出剂量-效应关系和良好的戒烟效果。吸烟导致的胰腺癌病例在男性中的比例为 20-30%,在女性中为 10%。被动吸烟(二手烟)和使用无烟烟草产品同样也与胰腺癌风险增加有关。
营养和饮食因素也认为与胰腺癌有关,包括肥胖、低体力活动、高(饱和)脂肪摄入量以及低蔬菜和水果摄入量。大量饮酒也与胰腺癌的发生有显著相关性。
几种疾病状态与随后的胰腺癌风险有关,最明显的是糖尿病和慢性胰腺炎。有胰腺炎病史会使风险增加 2 到 10 倍,遗传性胰腺炎患者的风险尤其高。几项对糖尿病患者的研究也显示风险增加,相对风险在 1.5-2 之间。
全基因组关联研究已经将 ABO 位点的变异与胰腺癌易感性联系起来,O 型血的个体比 A 型或 B 型血的个体风险更低。
典型特征
(1)胰腺局部增大
(2)增强扫描为乏血供肿瘤
(3)双管征
(4)与周围血管分界不清
影像学表现
(1)CT 表现
胰腺局部增大、肿块形成。
胰管阻塞、肿瘤远端的主胰管扩张,甚至形成潴留性囊肿。
胰管、胆总管均受累、扩张,形成「双管征」。
肿瘤侵犯胰腺周围血管及脏器。
增强后强化不明显。
(2)MR 表现
T1WI 呈低或等信号,T2WI 呈等、高信号。
液化、出血、坏死, T2WI 呈混杂不均信号。
液化、囊变 T2WI 呈不规则高信号区。
(3)MRCP
可显示扩张的胰管和胆管,其梗阻末端呈喙突状。
(4)18F-FDG PET/CT
在诊断胰腺癌方面具有较高的敏感性,其敏感性可达 85%~90%,特异性可达 55.6%~94%;尤其在鉴别良恶性的囊性肿瘤时,其准确率可达到 94%~95%;PET/CT 是胰腺癌的主要检查手段,它比常规 CT 和 MRI 更具优势,可早期发现远处转移灶;同时可以作为一个独立的、用于预测胰腺癌生存和无进展生存的独立的指标,即 SUV,代谢肿瘤体积,即 MTV。
鉴别诊断
(1)慢性胰腺炎
有反复发作上腹部疼痛,血、尿淀粉酶升高的病史。
胰腺增大为弥漫性。
CT 检查可见胰腺钙化,胰管不规则扩张,无胆总管梗阻。
超声检查回声增强。
(2)腹腔淋巴结结核
增强扫描包膜环状强化,其中央低密度。
特征性表现,蜂窝状肿块影。
(3)肿块型胰腺炎
炎性肿块边界不清、散在分布、密度混杂均,而胰腺癌的肿块边界较清楚、密度较均匀。
增强扫描慢性胰腺炎与胰腺组织强化方式基本一致。
慢性胰腺炎多有弥漫、沿胰管走向分布的钙化。
肿块远端胰管及胆管不规则扩张或呈串珠状改变支持炎性狭窄。
作者简介

吴新磊
从事影像诊断工作 5 年,2016 年毕业于大理大学医学影像学专业,2020 年于昆明市延安医院完成放射科住院医师规范化培训,住培期间于 2018 年度获得昆明市延安医院「优秀住院医师」荣誉称号。
好文章,需要你的鼓励