结节
息肉
囊肿
这些字眼就好像商量好了,都挤在大家的体检报告上,很多人出于害羞或因为它没有引起不适而选择置之不理。
这个小东西到底怎么出现的?
对我们的身体有什么影响?
会不会癌变?
今天,我们来扒一扒肠息肉的老底
一、肠道结构
肠道是人体的重要消化器官,包括大肠和小肠。
小肠分为十二指肠、空肠、回肠,是人体最重要的营养消化吸收器官。
大肠分为盲肠、升结肠、横结肠、降结肠、乙状结肠、直肠,是人体最重要的排泄器官,人体最大的免疫器官,有自主神经系统,被称为第二大脑。
二、肠息肉要紧么
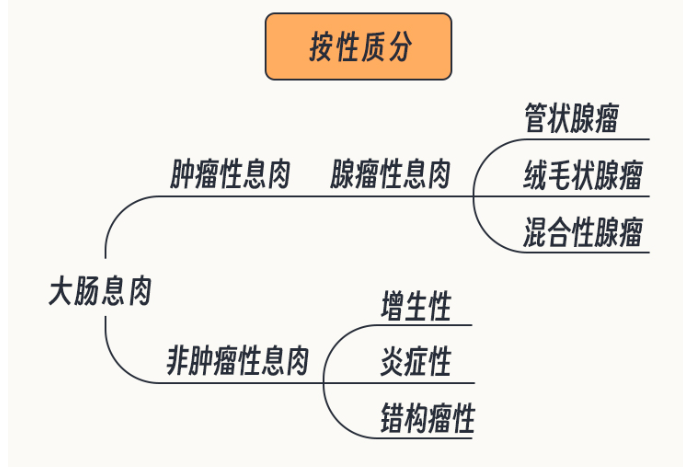
大肠息肉分为两种:
1、肿瘤性息肉;
(腺瘤性息肉/锯齿状病变/遗传有关息肉综合征)
2、非肿瘤性息肉。
(包括增生性/幼年性/炎性/错构瘤性息肉)
肿瘤性息肉恶变率相对较高
非肿瘤性息肉一般不会恶变
不过,85%~90% 的结直肠癌
由结直肠腺瘤转化而来
而约 2/3 结肠息肉为腺瘤
因此,大部分结直肠癌和息肉有关
早期干预可降低结直肠癌的发病率
因此在临床肠镜检查中发现肠息肉
应当予以积极处理
三、肠息肉有哪些表现
肠息肉一般无特异性症状,可有出血、便秘,腹泻等相关症状。
当短期内出现便秘,粘液便、腹泻或大便习惯和形状的改变(比如大便变细),都应引起高度重视,出血过多或长期慢性失血可有贫血症状。
若出现肠梗阻和肠套叠需急症手术。
临床症状因息肉部位不同,表现也有一定区别。
四、怎么发现肠息肉
直肠指检——可触及低位息肉
肠镜——可以直观地看到息肉
X 线钡剂灌肠——可显示充盈缺损
病理检查——明确息肉性质,排除癌变
肠镜检查是目前诊断大肠息肉最理想的检查方法,可直接观察到全肠道情况,同时镜下可对病灶进行活检。
我国结肠肿瘤筛查目标人群为 50-74 岁人群,建议有以下情况的人群及时进行肠镜检查:
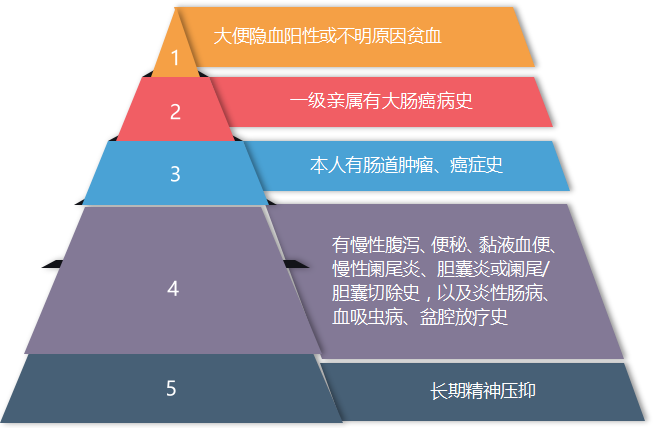
具体需要做哪种检查,可以请医生综合个人情况进行评估。
五、发现肠息肉该怎么处理
小息肉
一般在肠镜检查时予以内镜下切除,并将切除标本送病理检查。
数量较多或直径较大的息肉
先行局部活检,做病理检查,然后根据病理检查决定后续的治疗。
恶性息肉
目前公认的癌前病变为腺瘤样息肉,90% 的肠癌由腺瘤样息肉发展而来,若发现腺瘤样息肉,建议尽可能及早切除。
肠道息肉发生率高,切完了仍需定期进行肠镜检查,建议一年后复查肠镜。没有发现息肉的建议 3-5 年做一次肠镜。
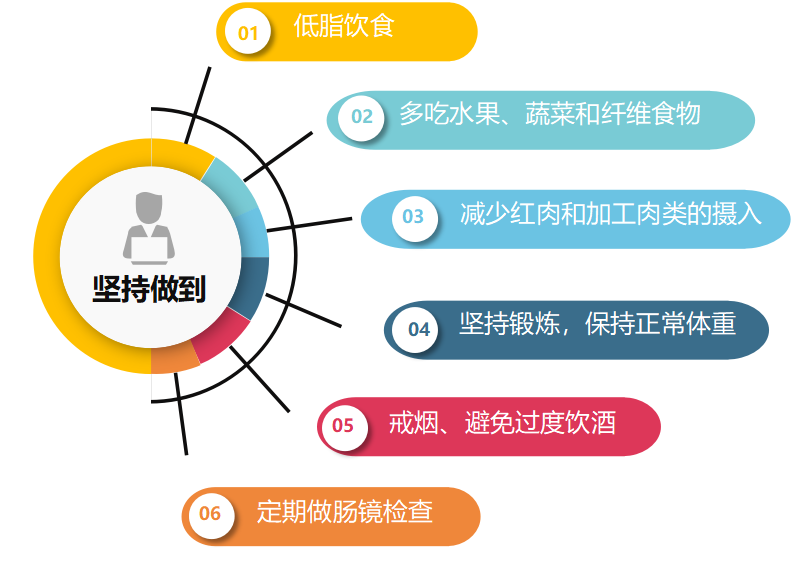
我们平时生活中该做到以下几方面可以降低肠息肉的发生率:
好文章,需要你的鼓励
















