患者:
「医生,我血常规报告上血小板数值怎么这么低?但我身上既没出血,也没淤青,一点不舒服的感觉都没有啊?」
医生:
「别着急!这种情况很可能是『假性减少』,我先和检验科沟通,再帮你进一步确认是不是真的血小板偏低。」
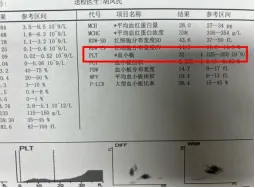
拿到血常规报告,一眼就看到血小板计数旁醒目的向下箭头,医生说需要进一步检查——这时候你是不是瞬间慌了神?
毕竟在大家的认知里,血小板少了就意味着出血风险高,甚至可能和白血病、再生障碍性贫血这些严重疾病挂钩。
但先别焦虑!临床上有 15%-30% 的「血小板减少」报告,其实是一场「乌龙」——这就是我们今天要讲的「血小板假性降低」,并不是你真的血小板少了,而是检测过程中的技术问题导致的误差,你的身体其实很健康。
血小板低会有哪些信号?
要判断是不是「假减少」,首先可以看看自己的身体有没有出现这些「真·血小板低」的症状——毕竟血小板的核心作用是「止血、凝血」,一旦数量真的不足,身体会给出明确提示:
1. 皮肤黏膜出血:
这是最常见的信号,比如不明原因的皮肤瘀斑、瘀点(轻轻一碰就青,或没碰到也出现小红点),牙龈容易出血、刷牙时出血不止,鼻出血频繁且难止住,口腔黏膜出现血泡;
2. 内脏出血:
如果血小板数值极低,可能出现更严重的情况,比如呕血、黑便(消化道出血)、血尿(泌尿系统出血),女性可能出现月经量异常增多;
3. 其他:
严重时可能出现眼底出血(影响视力),甚至颅内出血(头痛、呕吐、意识模糊),这是非常危险的紧急情况。
所以临床沟通中,医生首先会问你:「最近有没有容易出血、身上长瘀斑的情况?」 就是通过症状初步判断——如果报告显示血小板低,但你完全没有上述任何症状,那「假性减少」的可能性就很大了;反之,如果已经出现明显出血症状,就需要优先排查真性血小板减少的疾病。
为什么会出现「血小板假减少」?
1. 基本原理:机器「认错」了血小板
常规检查都是靠全自动血细胞分析仪完成的,机器主要通过「看大小」来区分不同血细胞。正常血小板的体积很小(2-20fL),和红细胞、白细胞差别明显,机器能准确识别。
血小板因为某些原因聚集成团,或者被其他细胞「粘住」,机器就会把这些「抱团的血小板」当成大细胞(比如白细胞),或者直接忽略,最后给出的计数结果自然就偏低了。
2. 主要成因:
血小板假性降低,主要和抗凝剂、标本采集、仪器本身这三类问题有关,其中最常见的是「EDTA 依赖性假性血小板减少」,健康人群中发生率约 0.07%-0.11%。
简单说,血常规检查常用 EDTA 作为抗凝剂(防止血液凝固),但少数人身体里有特殊抗体,这种抗体会在 EDTA 存在时「撮合」血小板抱在一起,形成机器认不出的团块;还有一种「血小板卫星现象」,就是血小板围着中性粒细胞形成「花环」,机器也会把它们当成中性粒细胞,不算进血小板计数里。
另外,采血时如果穿刺不顺利、组织液混进血液里、抽血后没及时摇匀,或者止血带绑太久,都可能让血小板提前聚集;还有些仪器对特别大或特别小的血小板识别能力有限,也会导致计数误差。
怎么识别血小板「假减少」?
其实识别「假减少」并不复杂,核心就是「结合症状+实验室复核」:
第一步,先看自身症状:
如果报告显示血小板低,但你没有任何出血、瘀斑等症状,可提醒医生警惕「假性减少」;
第二步,请实验室复核:
现在的分析仪很智能,遇到可疑样本会发出「聚集警报」,血小板体积分布的波形也会异常;而最准确的「金标准」是血涂片镜检——检验人员把血液涂在玻片上,在显微镜下直接看,就能清楚看到血小板是真的少,还是聚集成团了。
处理方法也很简单:换一种抗凝剂重新采血检测,通常用枸橼酸钠抗凝管就能得到准确结果;必要时还会用手工计数,虽然传统但最可靠。
如果确诊是「EDTA 依赖性假性血小板减少」,一定要让医生在病历里明确记录,以后就医时主动告诉医护人员,避免再次出现误诊。
血小板「假减少」的潜在风险
可能有人觉得「只是个误差,没关系」,但如果把「假减少」当成「真减少」,危害可不小:可能会让你做骨髓穿刺这样不必要的检查,既遭罪又花钱,还会带来心理压力;更严重的是,可能会误用上糖皮质激素、免疫抑制剂等药物,产生不必要的副作用。
所以给大家几个实用建议:
1. 拿到血小板减少的报告,先别慌,先回忆自己有没有出血、瘀斑等症状,主动告诉医生;
2. 配合医生做复核检查,比如血涂片镜检、换抗凝剂重新检测;
3. 确诊「EDTA 依赖性假性血小板减少」后,务必在病历中标注,下次就医主动说明;
4. 检验科也会对血小板减少的样本自动做镜检复核,确保结果准确。
就像有位患者拿到血涂片报告时,检验科医生指着显微镜显示屏解释:「你看这些聚集成团的小点,就是你体内本应分散的血小板。它们『抱团取暖』,让机器误以为数量不够,其实你是健康的!」
最后温馨提醒大家:血常规报告异常别盲目焦虑,多和医生沟通症状,配合复核检查,很多时候都是虚惊一场。关注自身健康是好事,但科学判断、理性应对更重要哦!
好文章,需要你的鼓励
















