来源:《临床儿科杂志》
作者:刘晓阳 1 宋 杰 1 汪晓语 1 周洪敏 1 李毓萍 1 徐裕杰 1 龚云辉 2 熊静远 3 吴晓娜 1 成 果 1
作者单位:1. 四川大学华西第二医院妇儿营养中心 出生缺陷与相关妇儿疾病教育部重点实验室;2. 四川大学华西第二医院产科;3. 四川大学华西公共卫生学院
基金项目:国家卫生健康委医院管理研究所临床营养工作高质量发展研究项目
通信作者:吴晓娜 电子信箱:wnhxyy@qq.com
推荐引用格式:
刘晓阳, 宋杰, 汪晓语, 等. 足月妊娠孕周与不良围产结局的相关性分析:一项基于 43 502 名中国孕产妇的回顾性队列研究 [J]. 临床儿科杂志, 2026, 44(2): 101-110 DOI:10.12372/jcp.2026. 25e1033
LIU Xiaoyang, SONG Jie, WANG Xiaoyu, et al. The association of gestational age at term and adverse perinatal outcomes: a retrospective study based on 43502 Chinese pregnant women[J]. Journal of Clinical Pediatrics, 2026, 44(2): 101-110 DOI:10.12372/jcp.2026. 25e1033
摘要
目的 早产和过期妊娠均可能对新生儿产生不良影响,但关于足月范围内(37+0~41+6 周)不同孕周分娩新生儿结局差异的研究仍较为有限。因此,本研究旨在通过来自单中心的回顾性妊娠队列,探索足月妊娠不同孕周分娩与不良围产结局之间的潜在关联。方法 回顾性纳入 2023 年 1 月至 2024 年 12 月在医院分娩的孕产妇及其新生儿,比较不同孕周孕产妇、新生儿特征以及不良结局 [大于胎龄儿(LGA)、小于胎龄儿(SGA)、低出生体重儿(LBW)、巨大儿、5 分钟 Apgar 评分 ≤ 7、死产] 间的差异,并采用限制性立方样条(RCS)模型和多因素 logistic 回归分析分娩孕周与不良围产结局间的关联。结果 从总共 43502 名产妇中,纳入 13123 例单胎足月、自然分娩案例,按照分娩孕周分为 5 组:37+0~37+6 周组(n= 952)、38+0~38+6 周组(n= 2707)、39+0~39+6 周组(n= 4920)、40+0~40+6 周组(n= 4164)、41+0~41+6 周组(n= 380)。高龄产妇(≥ 35 岁)比例随孕周延长而减少,从 37+0~37+6 周组的 18.2% 下降至 41+0~41+6 周组的 10.0%。不同孕周组间孕前 BMI 分级分布差异有统计学意义(P<0.001),其中 37+0~37+6 周组中超重和肥胖的比例较高,分别为 10.7% 和 1.7%。不同孕周组间孕期体重增长差异有统计学意义(P<0.001),其中 41+0~41+6 周组产妇孕期体重增长较多。妊娠期糖尿病和妊娠期高血压/子痫前期比例在不同孕周组间的差异有统计学意义(P<0.001),均在 37+0~37+6 周组最常见(分别为 27.2% 和 4.3%)。死产 15 例(0.1%),存活新生儿 13108 例,其中 LGA 423 例(3.2%)、SGA 799 例(6.1%)、巨大儿 166 例(1.3%)、LBW 180 例(1.4%)、5 分钟低 Apgar 评分 9 例(0.1%)。RCS 分析初步提示孕 39+0~40+6 周为新生儿不良结局风险较低的窗口期。多因素 logistic 回归进一步证实,与 39+0~39+6 周相比,37+0~37+6、38+0~38+6、41+0~41+6 周分娩的 SGA 风险明显升高(P<0.01),40+0~40+6 和 41+0~41+6 周分娩的巨大儿风险显著升高(P<0.001),37+0~37+6、38+0~38+6 周分娩的 LBW 风险显著升高(P<0. 001),41+0~41+6 周组的 5 分钟 Apgar 评分 ≤ 7 的风险升高(P= 0.029),37+0~37+6 和 38+0~38+6 周分娩的死产风险显著升高(P<0.01)。结论 足月妊娠不同分娩时机可能影响新生儿结局,孕 39+0~40+6 周是各项不良结局风险均处于较低水平的窗口期。本研究对临床进一步优化妊娠监测和围产期管理可能具有潜在的价值。
关键词
足月妊娠; 孕周; 不良围产结局; 新生儿
引言
近年来,分娩孕周对足月儿健康结局的影响逐渐引起关注。传统观点认为,足月儿是指胎龄满 37 周至不满 42 周出生的新生儿,通常认为此阶段出生的新生儿具有较好的健康状况。现有大量研究表明,早产和过期妊娠均可能对新生儿产生不良影响 [1-4],但关于足月范围内(37+0~41+6 周)不同孕周分娩新生儿的结局差异的研究仍较为有限。
近年来的研究发现,即使在这 5 周的「足月」范围内,不同的分娩时机也会对新生儿健康产生显著影响。例如,相较于出生胎龄为 39+0~40+6 周的新生儿,37+0~38+6 周胎龄的新生儿更易发生新生儿呼吸窘迫综合征(NRDS),且其新生儿死亡率及新生儿重症监护室(NICU)入住率也明显升高 [5-6];此外,这些新生儿在学习能力和远期神经发育方面也存在一定的劣势 [7-8]。同样,出生胎龄为 41+0~41+6 周的新生儿,其 NRDS 发生率、NICU 入住率及围产期母婴死亡风险也显著高于胎龄为 39+0~40+6 周的新生儿 [3,9]。
出生体重作为衡量新生儿健康状况的关键指标,其异常(无论过低或过高)均与围产期并发症、新生儿疾病及远期慢性病风险密切相关 [9-13]。然而,现有研究多将孕周作为分类变量或线性变量进行处理,未能充分揭示其在足月范围内的复杂非线性规律。因此,本研究旨在利用大样本数据,构建「低风险足月妊娠」的分析队列,基于限制性立方样条(RCS)模型,系统描绘中国人群中足月孕周与新生儿结局的非线性剂量-反应关系,并采用多因素 logistic 回归,探讨不同孕周对足月儿结局的影响,为促进妊娠监测和围产期管理的最佳实践提供科学依据。
1 对象与方法
1.1 研究对象
本研究纳入 2023 年 1 月 1 日至 2024 年 12 月 31 日四川大学华西第二医院建卡并分娩的孕产妇及其足月新生儿。所有符合纳入标准的孕产妇在研究期间被连续纳入,纳入标准包括:①年龄>18 岁;②单胎妊娠;③临床资料及影像学资料完整。排除标准包括:①孕周<37 周;②孕前患有糖尿病和/或高血压;③孕前患有系统性红斑狼疮和/或慢性肾炎;④存在不良孕产既往史;⑤胎儿存在染色体异常或缺失;⑥胎儿发育异常或生殖器畸形;⑦羊水污染;⑧所有剖宫产以及分娩方式信息缺失者。具体筛选流程见图 1 所示。
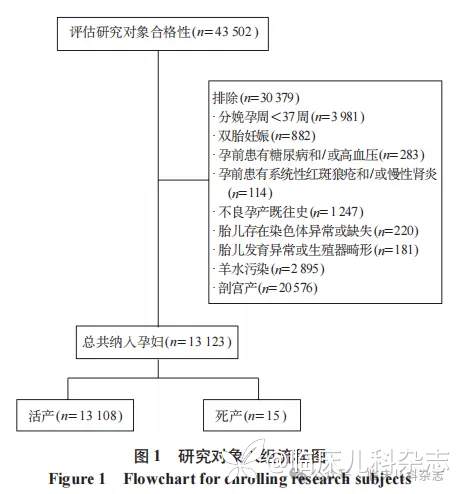
1.2 方法
1.2.1 观察指标 ①一般资料 :产妇年龄、受孕方式、孕前身高和体重、孕前体重指数(body mass index,BMI)、产前体重、孕期体重增长、新生儿身长和体重、新生儿性别;②妊娠期并发症相关资料:已确诊的妊娠期糖尿病、妊娠期高血压疾病。
1.2.2 诊断标准和相关定义 采用中华人民共和国卫生行业标准 2022 年发布的妊娠期妇女体重增长推荐值标准 [14],根据孕前 BMI 对孕产妇进行分层 [消瘦(BMI<18.5)、正常(18.5 ≤ BMI<24.0)、超重(24.0 ≤ BMI<28.0)、肥胖(BMI ≥ 28.0)],并判定孕期体重增长是否达标;孕期体重增长为分娩前体重(kg)减去妊娠前体重(kg)所得数值,孕期体重增长水平依照上述标准分为不足、适宜和过量 3 类。妊娠期糖尿病诊断标准 [15]:孕 24~28 周行葡萄糖耐量试验,空腹、餐后 1 h、餐后 2 h 血糖上限分别为 95、140 和 120 mg/dL ;达到或超过以上至少任意一项指标上限即可诊断。妊娠期高血压疾病包括妊娠期高血压、子痫前期等类型。妊娠期高血压诊断标准:孕 20 周后首次出现收缩压 ≥ 140 mmHg 和/或舒张压 ≥ 90 mmHg,且无蛋白尿或器官功能损伤 [16]。子痫前期诊断在高血压基础上合并以下任一情况:①24 小时尿蛋白 ≥ 300 mg,或蛋白/肌酐比 ≥ 0.3;②母体器官功能障碍,如肝肾功能异常、血小板减少、中枢神经系统症状等;③胎盘功能受损表现,如胎儿生长受限或胎盘早剥等 [16-17]。
1.2.3 围产不良结局 本研究的围产不良结局包括大于胎龄儿(large for gestational age,LGA)、小于胎龄儿(small for gestational age,SGA)、巨大儿、低出生体重儿(low birth weight,LBW)、5 分钟低 Apgar 评分及死产。SGA 和 LGA 分别定义为新生儿出生体重低于或高于相应胎龄参考值的第 10 百分位或第 90 百分位,本研究采用 Villar 等 [18] 基于多国队列建立的胎龄别出生体重参考标准作为判定依据。LBW 指出生体重<2500 g 的新生儿 [19],巨大儿定义为出生体重 ≥ 4000 g[20]。5 分钟低 Apgar 评分定义:出生后 5 分钟 Apgar 评分 ≤ 7 分 [21]。根据 WHO 推荐标准,死产定义为胎龄 ≥ 28 周,胎儿在分娩前死亡,出生时无生命体征,包括无自主呼吸、心跳、脐带搏动或肌肉运动 [22]。
1.3 统计学分析
本研究采用 Python 语言进行数据处理。连续变量经正态性检验后,若不符合正态分布以 M(P25~P75)表示,组间比较采用 Kruskal Wallis H 检验。分类变量以例数和百分比表示,有序分组与二分类变量之间采用 Cochran-Armitage 趋势检验,有序分组与有序分类变量之间采用 Mantal-Haenszel 趋势检验,有序分组与无序多分类变量之间采用 χ2 检验。
考虑到分娩孕周与结局之间可能存在非线性关系,将分娩孕周作为连续变量进一步采用 RCS 方法进行建模,拟合分娩孕周与结局之间的剂量–反应曲线,探索其非线性关联及潜在风险阈值。为分析主要分娩孕周与不良妊娠结局之间的关系,构建多因素 logistic 回归模型,并将分娩孕周作为多分类变量(以孕 39+0~39+6 周作为参考组)纳入模型。为了进一步探讨变量间的联合效应,在回归模型中引入「分娩孕周×孕期体重增长」的交互项,评估二者交互作用对不良结局的影响,提升模型的解释力和临床实用性。
缺失的关键变量值通过回顾原始病历资料进行补全,以确保数据的完整性,并最大限度地减少信息偏倚。补全后的数据将重新核对其一致性和逻辑合理性,以确保最终分析的准确性。
模型中调整孕产妇年龄、孕次、产次、受孕方式(自然妊娠或辅助生殖技术)、孕前 BMI、孕期体重增长、孕期并发症(妊娠期糖尿病、妊娠期高血压/子痫前期)等潜在混杂因素。并计算方差膨胀因子(variance inflation factor,VIF)以评估多重共线性,若 VIF>10,则提示共线性问题,需要进一步修正模型结构。所有统计检验均为双侧检验,P<0.05 为显著差异具有统计学意义。
2 结果
2.1 不同孕周组间孕产妇基本情况及其新生儿基本特征比较
本研究共纳入 13123 例单胎足月、自然分娩的产妇,按照分娩孕周分为 5 组:37+0~37+6 周组(n= 952)、38+0~38+6 周组(n= 2707)、39+0~39+6 周组(n= 4920)、40+0~40+6 周组(n= 4164)、41+0~41+6 周组(n= 380)。
辅助生殖受孕占比在 40+0~40+6 周组最低(4.9%),在 41+0~41+6 周组最高(6.6%)。高龄产妇(≥ 35 岁)比例随孕周延长而减少,从 37+0~37+6 周组的 18.2% 下降至 41+0~41+6 周组的 10.0%。不同孕周组间孕前 BMI 分级分布差异有统计学意义(P<0.001),其中 37+0~37+6 周组中超重和肥胖的比例较高,分别为 10.7% 和 1.7%。不同孕周组间孕期体重增长差异有统计学意义(P<0.001),其中 41+0~41+6 周组产妇孕期体重增长较多。妊娠期并发症方面,妊娠期糖尿病和妊娠期高血压/子痫前期比例在不同孕周组间的差异有统计学意义(P<0.001),均在 37+0~37+6 周组最常见(分别为 27.2% 和 4.3%)。见表 1。
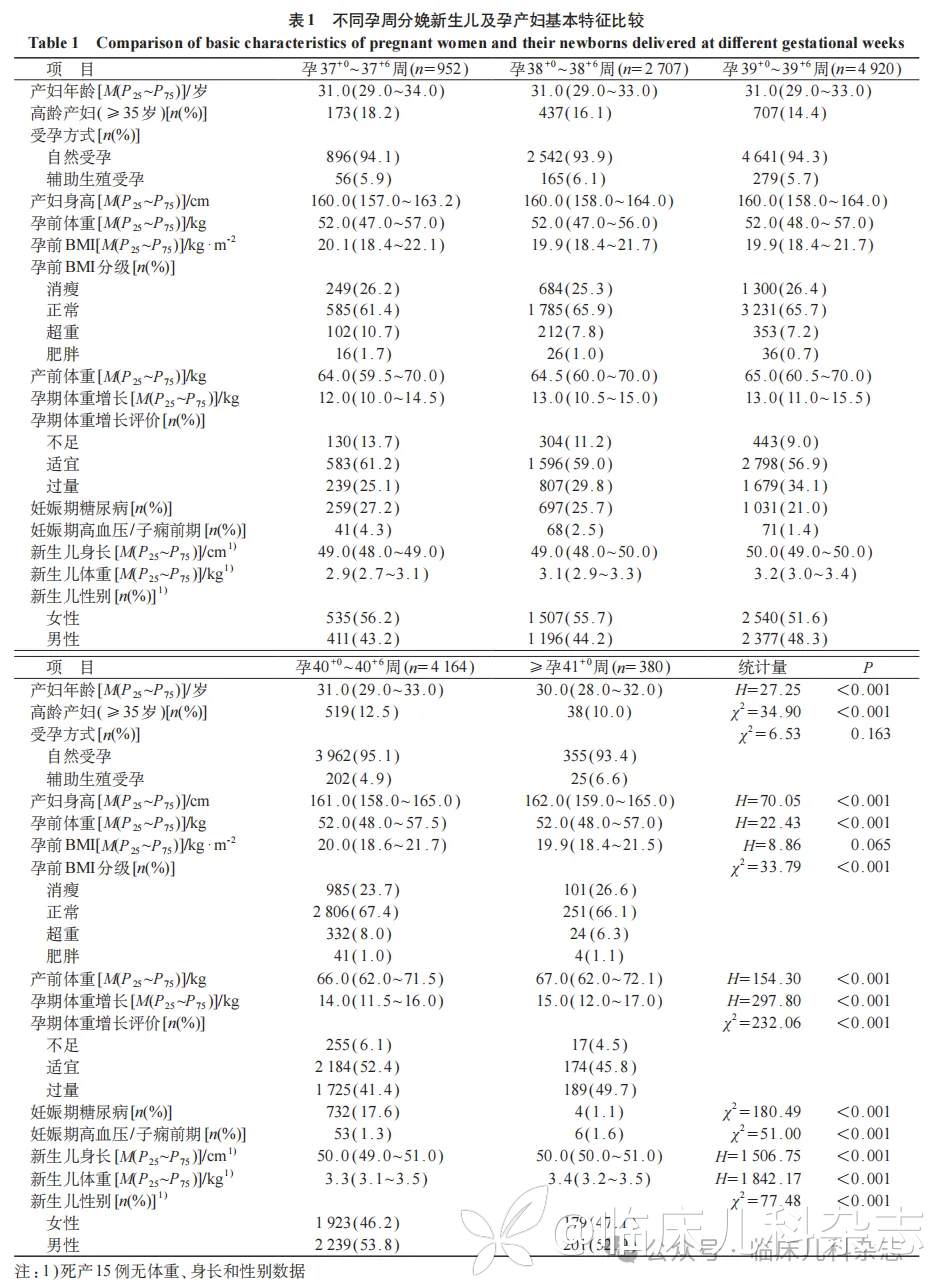
死产 15 例(0.1%),存活新生儿 13108 例,其中 LGA 423 例(3.2%)、SGA 799 例(6.1%)、巨大儿 166 例(1.3%)、LBW 180 例(1.4%)、5 分钟低 Apgar 评分 9 例(0.1%)。新生儿出生体重和身长随着孕周延长呈递增趋势,差异有统计学意义(P<0.001);37+0~37+6 周组新生儿中位出生体重为 2.9(2.7~3.1)kg、中位出生身长为 49.0(48.0~ 49.0)cm,≥ 41+0 周组新生儿中位出生体重为 3.4(3.2~3.5)kg、中位出生身长为 50.0(50.0~51.0)cm。见表 1。
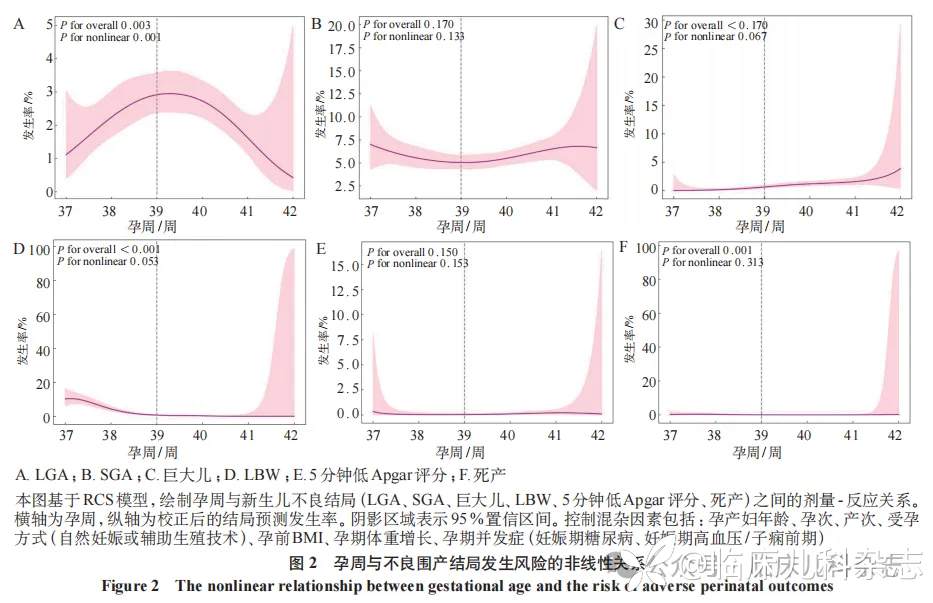
2.2 RCS 模型分析孕周与不良围产结局的剂量-反应关系
图 2 为采用 RCS 模型拟合的孕周与围产结局的剂量-反应关系。LGA 风险随孕周延长呈「倒 U 型」变化(总体 P= 0.003,非线性 P= 0.001),如图 2A 所示,LGA 的发生风险在 39+0~40+6 周达到峰值,随后呈下降趋势。SGA 的发生风险呈现轻度的「先降后升」趋势,如图 2B 所示,虽然风险在约 39+0~39+6 周时最低,但没有统计学意义(总体 P= 0.170,非线性 P= 0.133)。巨大儿风险随孕周增加而呈显著上升趋势(总体 P<0.001),如图 2C 所示,但非线性趋势不显著(非线性 P= 0.067)。37+0~39+0 周风险维持在较低水平,自 40+0 周开始逐渐增加,孕 41+0~41+6 周风险呈现加速上升趋势。LBW 风险与孕周存在显著关联(总体 P<0.001),但未呈现非线性特征(非线性 P= 0.053),如图 2D 所示。LBW 风险在 37+0~38+6 周最高,39+0 周后随孕周延长呈显著线性下降趋势。5 分钟 Apgar 评分 ≤ 7 的风险在各孕周间波动较小,总体相关性与非线性关系均无统计学意义(总体 P= 0.150,非线性 P= 0.153)。虽然在 41+0~41+6 周略有升高,但置信区间明显变宽,提示风险估计不够稳定,如图 2E 所示。死产风险随孕周延后整体升高(总体 P= 0.001),但未见非线性趋势(非线性 P= 0.313)。曲线显示 37+0~37+6 周风险较高,39+0~40+6 周最低,在 41+0~41+6 周出现急剧升高,如图 2F 所示。
2.3 不同孕周分娩与围产结局相关性的多因素 logistic 回归分析
RCS 模型初步提示围产不良结局风险较低的窗口期集中于 39+0~40+6 周,因此,以 39+0~39+6 周分娩为参考组,构建多因素 logistic 回归模型分析不同孕周对围产结局的影响(见表 2)。为检验孕期体重增长与孕周的交互效应,在模型中加入「孕周×孕期体重增长」交互项,结果未见统计学意义,提示两者对结局的交互作用较弱。此外,为评估回归模型中变量间是否存在多重共线性,进一步计算 VIF,所有变量 VIF 值均<10,未见明显多重共线性,结果稳定可靠。
与 39+0~39+6 周相比,37+0~37+6、38+0~38+6 及 41+0~41+6 周分娩的新生儿发生 LGA 的风险显著降低(P<0.001),OR(95%CI)分别为 0.40(0.30~0.52)、0.66(0.58~0.76)及 0.63(0.50~0.79);37+0~37+6 和 38+0~38+6 周分娩的 SGA 风险明显升高(P<0.001),OR(95%CI)分别为 2.261(1.84~2.78)和 1.59(1.37~1.84),41+0~41+6 周组也表现出一定风险(OR= 1.43,P= 0.001)。
相较于 39+0~39+6 周,40+0~40+6 和 41+0~41+6 周分娩的巨大儿风险显著升高(P<0.001),OR(95%CI)分别为 1.42(1.23~1.64)和 2.08(1.61~2.69);37+0~37+6 和 38+0~38+6 周分娩的风险显著降低(P<0.001),OR 分别为 0.11 和 0.30。37+0~37+6 周分娩的 LBW 风险最高(OR= 16.40,95%CI:12.79~21.07,P<0.001),38+0~38+6 周组风险亦显著升高(OR= 6.30,95%CI:4.79~8.29,P<0.001);40+0~40+6 和 41+0~41+6 周组发生风险明显下降(P<0.001),OR(95%CI)分别为 0.32(0.22~0.47)和 0.03(0.00~0.19)。
仅 41+0~41+6 周组的 5 分钟 Apgar 评分 ≤ 7 的风险升高(OR= 4.83,P= 0.029)外,其他各组无显著差异,提示过期妊娠可能增加短暂窒息风险。37+0~37+6 周(OR= 27.14,P= 0.004)和 38+0~38+6 周组(OR= 18.08,P= 0.007)死产风险明显升高。
logistic 回归分析结果与 RCS 模型揭示的规律高度一致,相较于风险较低的窗口期,37+0~38+6 周和 ≥ 41 周分娩均与多项不良围产结局风险显著升高相关。见表 2。

3 讨论
本研究通过严格的纳入与排除标准,构建了一个尽可能排除主要产科并发症和医源性干预的「低风险足月妊娠」研究队列。通过最大限度减少高危因素和潜在混杂变量的影响,得以在更接近生理性妊娠的背景下,评估孕周与新生儿结局之间的独立关联性。本研究基于 13123 例单胎足月新生儿,采用 RCS 模型揭示其非线性剂量–反应模式。结果显示,孕 39+0~40+6 周是围产不良结局风险较低的分娩时机;相较于 39+0~40+6 周,37+0~38+6 及 41+0~41+6 周分娩可能显著增加 SGA、LBW、巨大儿、死产和 5 分钟低 Apgar 评分的风险。
基于 RCS 模型初步结果,本研究进一步采用 logistic 回归分析,以 39+0~39+6 周作为参照组,发现不同足月孕周之间 SGA 的发生风险存在差异:在 37+0~38+6 周出生的新生儿,其 SGA 风险高于 39+0~40+6 周;至 41+0~41+6 周时,SGA 风险亦呈上升趋势。尽管本研究的 RCS 分析未呈现显著的非线性效应,但曲线显示 SGA 风险在 39+0~40+6 周相对较低,37+0~38+6 周及 41+0~41+6 周后风险有所增高,这一变化方向与 Gulim 等 [23] 在挪威人群中的研究结果一致。英国研究亦报道,37+0~38+6 周出生的胎儿较 39+0~40+6 周更易发生 SGA,而 41+0~41+6 周由于胎盘功能逐渐减弱,胎儿生长可能受限,从而导致 SGA 风险升高 [24]。本研究同时证实,37+0~38+6 周新生儿 LBW 发生率明显高于更大孕周出生者,与既往的研究结果一致 [25]。SGA 和 LBW 不仅增加 NICU 入住率、围产死亡及新生儿并发症的风险,还与长期神经发育迟缓、胰岛素抵抗和代谢综合征等慢性疾病相关 [11,26-29]。因此,临床实践中应加强对胎儿生长的动态监测,及早识别可能存在宫内生长受限的胎儿,特别是在早期和晚期足月阶段强化监测和管理,以降低 SGA 与 LBW 的发生率,提升新生儿的生存质量与长期健康水平。
值得注意的是,LGA 并未随着孕周的延长而持续增加,而是在 39+0~40+6 周达到峰值后随孕周延长反而下降。Goldstein 等 [30] 的 meta 分析指出,LGA 受孕期体重增长、糖代谢状况和孕周多因素共同影响。因此,在推荐的 39+0~40+6 周分娩窗口期内,对于高风险孕妇(如孕前超重、妊娠期糖尿病),应加强胎儿估重、超声监测及产程评估,如发现巨大儿迹象,适时分娩可降低难产、产道损伤、低血糖等并发症的风险。需要警惕的是,尽管 41+0~41+6 周后 LGA 风险下降,但这并不意味着延迟分娩是安全的,因为此阶段胎盘功能可能减退,胎儿死产、窒息等风险上升 [24]。
本研究还发现,巨大儿风险随孕周延长而增加,特别是 41+0~41+6 周显著升高。这一趋势与相关队列研究结果一致,该研究指出,孕 41+0~41+6 周分娩的新生儿发生巨大儿的风险明显增加,即便在无妊娠糖尿病和肥胖的情况下,单纯孕周延长也是巨大儿的重要危险因素 [31]。巨大儿显著增加母婴并发症,包括产程延长、产道损伤、剖宫产、难产、产时窒息和新生儿低血糖等 [12, 32-34]。因此,对于孕 41+0~41+6 周、伴有孕期体重增长超标、糖耐量异常、超声估重偏大的孕妇,应高度警惕巨大儿风险,密切监测胎儿生长并及时干预,有助于改善母婴结局,降低新生儿并发症发生。
RCS 模型显示,死产风险在孕 41+0~41+6 周显著上升,尽管非线性趋势未达统计学意义,但与英国的研究结果一致,延迟分娩每推迟 1 周,死产风险增加 10%~30%[24]。本研究还发现,41+0~41+6 周组 5 分钟 Apgar 评分 ≤ 7 的风险显著增加,提示 41+0~41+6 周分娩新生儿短暂窒息、宫内低氧的风险升高 [23,31]。死产和低 Apgar 评分均为重要的不良围产结局指标,反映宫内环境及新生儿出生适应能力,且与神经损伤、新生儿死亡及 NICU 入住密切相关 [35-36]。因此,对于孕 41+0~41+6 周的产妇应加强胎儿监护,包括羊水指数及胎心监测。
本研究亦存在一定局限性。首先,由于队列设计可能产生选择偏倚,本研究聚焦「低风险人群」,可能系统性低估部分不良结局(如死产、低 Apgar 评分)的绝对风险,这些结局更多发生于被排除的高危人群(如因胎儿窘迫行剖宫产者)。因此,本研究所得风险比值主要反映低风险群体内部的相对差异,其绝对值可能低于全人群水平,在有妊娠合并症或需手术分娩的孕妇人群中的外推性有限。其次,本研究为回顾性研究,孕期体重增长部分来源于门诊记录或自报,可能存在测量偏差;此外,未纳入 NICU 入住、新生儿低血糖等结局,限制了对潜在机制的进一步探讨。未来需开展多中心、前瞻性研究,整合孕期至产后的全程数据,更深入阐明孕周与新生儿不良结局之间的因果关系。
综上所述,本研究基于 43502 例妊娠队列构建了 13123 例中国足月单胎孕妇及其新生儿的大样本数据,系统评估了足月不同孕周与主要不良围产结局之间的关联,揭示了分娩孕周与围产不良结局间的非线性关系,提示孕 39+0~40+6 周是足月妊娠分娩各项不良结局风险均处于较低水平的窗口期;而孕 37+0~38+6 周及孕 41+0~41+6 周分娩则与 SGA、LBW、巨大儿、5 分钟低 Apgar 评分及死产等多项不良结局风险显著升高相关。本研究的结果对未来进一步优化妊娠监测和围产期管理的临床实践具有一定价值。
好文章,需要你的鼓励
















