来源:《临床儿科杂志》
李闵, 邓芳. 儿童消化道内异物 614 例分析:一项单中心回顾性研究 [J]. 临床儿科杂志, 2025, 43(4): 264-270 DOI:10.12372/jcp.2025.24e1146
LI Min, DENG Fang. Foreign bodies ingestion in children: a single-center retrospective study of 614 cases[J]. Journal of Clinical Pediatrics, 2025, 43(4): 264-270 DOI:10.12372/jcp.2025.24e1146
本文作者:李 闵 邓 芳
作者单位:复旦大学附属儿科医院安徽医院(安徽省儿童医院)(安徽合肥 230022)
摘要:目的 总结儿童消化道内异物的临床特征,分析不同消化道异物的诊治和结局,为临床诊疗和儿童误服风险的管理提供借鉴。方法 回顾性收集 2021 年 7 月至 2024 年 7 月收治的消化道内异物患儿临床资料,进行统计分析描述。结果 纳入患儿共 614 例,男女比例约 1.7∶1。年龄(4.12±3.07)岁,1~3 岁患儿最多见,为 314 例(52.34%)。表面光滑圆润的钝性异物共 372 例(60.58%);腐蚀性异物 52 例(8.47%);其他不易归类的异物 13 例(2.12%)。153 例(24.92%)经内科保守治疗后异物自行排出,内镜及外科探查取出异物共 442 例(71.99%),19 例(3.09%)为液体类误服。其中食管为异物最常嵌顿部位。152 例(24.76%)患儿留有不同程度的并发症,较多见的为不同部位的消化道黏膜轻度损伤,表现为轻度充血、糜烂或少量出血,29 例(4.72%)患儿合并消化性溃疡(多于异物嵌顿位置出现),38 例(6.19%)出现消化道穿孔(其中 1 例合并气管穿孔),12 例(1.95%)存在消化道腐蚀伤,4 例(0.65%)损伤后遗留食管狭窄。部分患儿存在消化道基础疾病或心理、认知障碍。消化道异物并发症的出现与患儿性别、年龄无相关性(P>0.05),而与入院间隔、异物是否尖锐或具有腐蚀性、异物位置(上消化道/下消化道)、是否存在基础疾病、常住地及就诊时有无症状等因素明显相关(P<0.05)。异物尖锐或具有腐蚀性、异物滞留时间>24 h、异物位于上消化道、就诊时存在症状是消化道异物并发症发生的危险因素(P<0.05)。结论 消化道内异物及时取出可减少并发症的发生。异物类型对临床处理方式和预后有重要影响,新型异物和特殊异物的处理尤应得到关注。
关键词:消化道异物;内镜;儿童
儿童消化道内异物是一个全球性问题,在好奇心的驱使下,孩子们通常通过品尝和吞咽来感受陌生事物。而孩子们摄入的异物千奇百怪,甚至超乎成年人的想象。摄入异物的患儿最常因腹痛、呕吐前往医院就诊,但相当一部分患儿可能始终没有明显症状。而他们中,有无意误食者,也有孩子故意为之。实际上大多数异物可顺利通过消化道自行排出,但一些体积较大的、尖锐的、具有腐蚀性的异物则有损伤消化道的可能,或本身存在消化道畸形而无法自行排出异物者,需要进行医疗干预,通常是无痛内镜下行异物钳取术,少部分患儿可能需要急诊开腹探查。异物自行排出或经内镜取出的患儿一般预后良好,而经过开腹探查的患儿往往伴随着某些并发症。
1 对象与方法
1.1 研究对象
收集复旦大学附属儿科医院安徽医院(安徽省儿童医院)自 2021 年 7 月至 2024 年 7 月消化道内异物的患儿进行回顾性研究,纳入条件包括:①年龄<18 岁;②家长或患儿本人明确提供的异物误服史;③经超声/影像学或内镜检查证实的位于食管至肛管的异物。其中包括自行排出异物、内镜下取出异物及开腹探查患儿,内镜下异物钳取术及开腹探查充分告知监护人并取得签字同意。排除标准:①自行离院观察者;②失访患儿;③临床资料不完整者。统计并分析上述患儿的临床特点,包括性别、年龄、入院间隔、异物嵌顿位置、异物类型、就诊时症状、是否合并基础疾病、就诊时季度、患儿常居地、异物滞留时间、异物取出方式、并发症等。
1.2 并发症
根据中国上消化道异物内镜处理专家共识意见(2015 年,上海)[1],本文将消化道异物的并发症定义为黏膜损伤和出血、溃疡、感染、穿孔、脓肿形成、误吸、腐蚀伤和食管狭窄等。
1.3 统计学分析
使用 SPSS 22.0 统计软件进行统计分析。计数资料以例或百分率(%)表示,采用卡方检验进行组间差异性分析。所有计量资料进行正态分布检验,符合正态分布的计量资料以均数 ± 标准差表示,组间比较采用 t 检验。非正态分布的计量资料采用 M(P25~P75) 表示,组间比较采用秩和检验。采用多因素 logistic 回归模型分析消化道内异物并发症发生的危险因素。以 P<0.05 表示差异具有统计学意义。
2 结果
2.1 基本人口特征
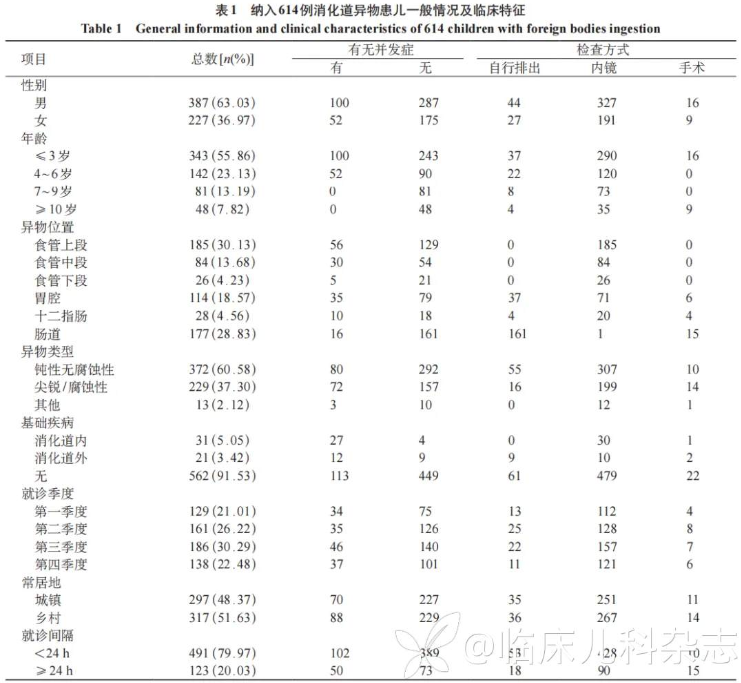
符合纳入条件共 655 例消化道内异物患儿,排除 41 例,最终纳入 614 例,其中男 387 例(63.03%),女 227 例(36.97%)。年龄(4.12±3.07)岁,1 岁以下 29 例(4.99%),1~3 岁 314 例(52.34%),4~6 岁 142 例(23.36%),7~9 岁 81 例(12.46%),10 岁及以上 48 例(6.85%)。常居地为城镇的患儿 297 例(48.37%),常居地为乡村的患儿 317 例(51.63%)。见表 1。
2.2 主要观察指标
2.2.1 异物类型 614 例患儿中吞服表面光滑圆润的钝性异物共 372 例(60.58%),包括各面值硬币 198 例(32.25%)、玻璃珠、纽扣、五子棋、铃铛、话梅核、小积木、拉链头、毛发团、柿石、食团、钥匙等,磁力珠作为其中一种特殊的类型,共 41 例(6.68%)。尖锐或边缘锋利的异物共 177 例(28.83%),包括缝衣针、篮球针、胸针、玻璃碎片、铁丝、铁片、发卡、鱼刺、猪骨头、鸡骨头、枣核、刀片、订书钉、耳钉、棒棒糖棍、螺丝钉、图钉、水果叉等,甚至是指甲钳。腐蚀性异物共 52 例(8.47%),主要包括各种型号的电池和腐蚀性液体,其中纽扣电池 29 例(4.72%),强酸强碱类液体 19 例(3.09%)。其他不易归类的异物共 13 例(2.12%),其中泡大珠(海绵宝宝)7 例(1.14%)。
41 例(6.68%)吞服磁力珠的患儿中,3 例自行排出,18 例经无痛胃镜取出,2 例经腹腔镜取出,17 例经开腹探查,1 例无痛胃镜转开腹探查。其中,有 1 例吞服多达 51 颗,通过无痛胃镜及时顺利取出,仅造成胃内多发小溃疡,而未合并严重并发症。但此外 40 例患儿中,22 例合并消化道穿孔(且往往为多发穿孔,2 例进行造瘘),6 例存在不同程度的黏膜损伤或消化道溃疡,12 例未遗留明显并发症。
本研究中 1 例 1 岁 11 个月女婴,因误服纽扣电池 3 小时就诊,入院后排除相关禁忌征立刻行食管镜下异物取出术,术中发现纽扣电池 1 枚位于食管内距门齿 12 cm 处,食管黏膜轻度腐蚀。术后第 4 天傍晚患儿食管穿孔(食管气管瘘),转 PICU,经抢救病情稳定后次日行床边气管镜检查,镜下见气管黏膜糜烂、穿孔,长度约 1.5 cm,可见食管及纵隔结构,疑似软骨环暴露,见胃管暴露,周围黄白色坏死物。转至上级医院进一步诊治,后电话随访,家属放弃治疗。
本研究中 7 例患儿吞服泡大珠,均因腹痛、呕吐前来就诊,2 例迅速自行排出,4 例出现不同程度的消化道梗阻,1 例合并消化道出血。
2.2.2 异物嵌顿部位 614 例患儿中,153 例(24.92%)经内科保守治疗后异物自行排出,其中 71 例(11.56%)未经内镜治疗,82 例(13.36%)行内镜检查上消化道内未见异物,术后复查影像学证实异物已进入下消化道。内镜及外科探查取出异物共 442 例(71.99%),19 例(3.09%)为液体类误服。其中异物位于食管处共 295 例(48.05 %,食管上段 185 例,食管中段 84 例,食管下段 26 例),贲门处 7 例(1.14%),胃底 33 例(5.37%),胃体 52 例(8.47%),胃窦 7 例(1.14%),幽门口 5 例(0.81%),十二指肠球部 9 例(1.47%),十二指肠降部 10 例(1.63%),十二指肠水平部 9 例(1.47%),小肠 19 例(3.09%),结肠 6 例(0.98%),直肠 1 例(其中 10 例误吞多枚磁力珠的患儿异物嵌顿涉及多个部位)。
2.2.3 并发症 绝大多数患儿在异物取出或自行排出后消化道无明显损伤表现,152 例(24.76%)患儿留有不同程度的并发症,其中较多见的为不同部位的消化道黏膜轻度损伤,表现为充血、糜烂或出血,29 例(4.72%)患儿合并消化性溃疡(多于异物嵌顿位置出现),38 例(6.19%)出现消化道穿孔(其中 1 例合并气管穿孔),12 例(1.95%)存在消化道腐蚀伤,4 例(0.65%)损伤后遗留食管狭窄。并发症多在吞食尖锐异物或腐蚀性异物的患儿中出现。
2.3 次要观察指标
患儿在吞食异物后 0.5 h~6 个月就诊。219 例患儿无明显不适症状,因被发现或自述异物吞食就诊,主要症状包括恶心、呕吐(222 例),腹痛(130 例),咽痛(86 例),流涎(37 例),胸痛及胸骨后不适(27 例),进食困难(19 例),呕血(9 例),便血(9 例),其他不典型症状还包括咳嗽、发热、拒食、异常哭闹、腹胀、声嘶等,多数患儿症状并不单一。甚至 1 例吞食五角星形金属挂饰的患儿以抽搐为首发症状入院,入院后因进食障碍行胃镜检查发现异物。
本研究中部分患儿存在基础疾病,其中 25 例(4.07%)患有食管狭窄(13 例为食管闭锁术后),2 例(0.33%)贲门失弛缓,2 例(0.33%)食管憩室,2 例(0.33%)嗜酸性食管炎,12 例(1.95%)存在认知障碍,4 例(0.65%)异食症,5 例(0.81%)有抑郁倾向。
153 例(24.92%)患儿经内科保守治疗后异物自行排出,内镜下取出异物共 417 例(67.92%),外科探查取出异物共 25 例(4.07%)。19 例为液体类误服。
2.4 消化道内异物并发症相关危险因素分析
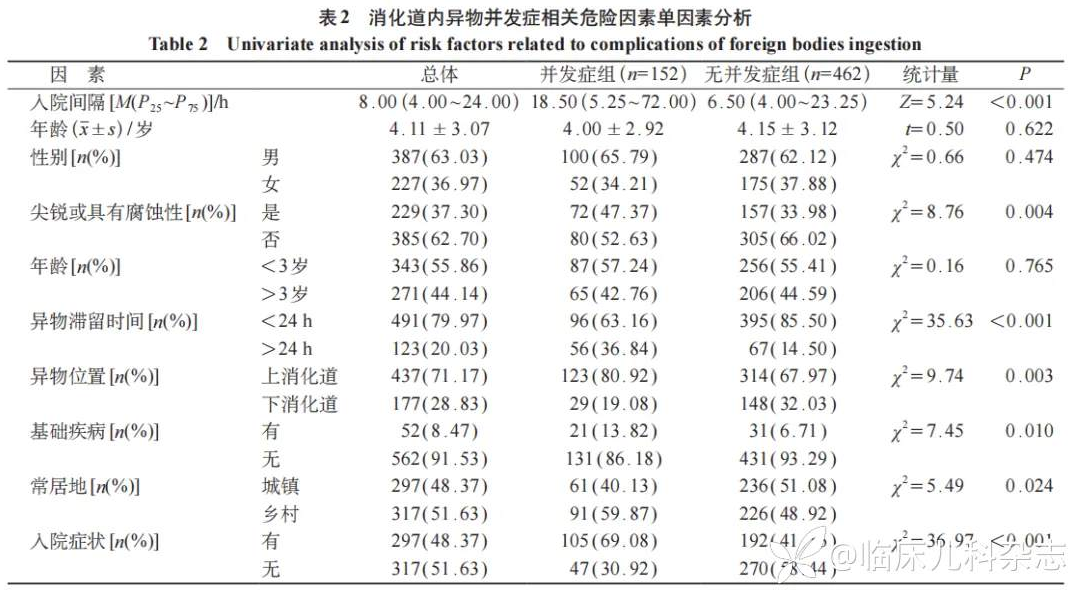
将 614 例患儿分为并发症组和无并发症组,比较两组的一般资料和临床特点,单因素分析提示消化道异物并发症与患儿性别、年龄无相关性(P>0.05),而与异物是否尖锐或具有腐蚀性、入院间隔、异物位置(上消化道/下消化道)、是否存在基础疾病、常住地及就诊时有无症状等因素有显著相关性(P<0.05),见表 2。
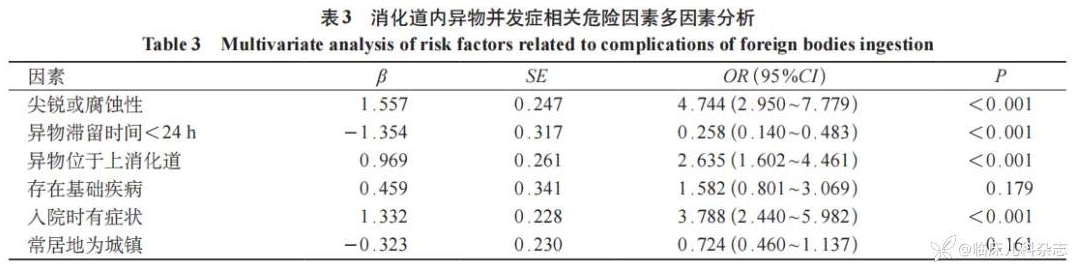
为探讨消化道异物并发症发生的危险因素,将上述单因素分析差异有统计学意义的影响因素,纳入多因素 logistic 回归模型中。如表 3 结果显示,异物尖锐或具有腐蚀性、异物滞留时间>24 h、异物位于上消化道、就诊时存在症状是消化道异物并发症发生的危险因素(P<0.05)。
3 讨论
异物摄入是儿童急诊中不可忽视的一部分。本研究中几乎所有怀疑误服的患儿均进行了影像学或超声检查以明确异物摄入史及初步确定异物位置。颈胸腹部 X 光检查因其简单易行且价格低廉成为初步筛查时的首选,但假阴性率高达 47%,在吞入食团、薄金属物体、木材或塑料物体、玻璃碎片、鱼或鸡骨头的情况下,X 射线评估的假阴性率可高达 85%。双平面 X 线摄片有助于降低假阴性率,侧位片对于区分气管支气管异物和食管异物很重要 [2-3]。但有时可能会存在定位不清或怀疑有并发症而需进一步行腹部 CT 检查。超声检查非侵入性且无辐射,但检查时可能需要饮水以帮助明确异物位置,这往往会影响无痛胃镜前的禁食、禁水时间从而导致手术延后。消化道造影通常不被推荐,这是由于潜在的消化道穿孔和瘘管的风险,可能导致钡剂的外渗和误吸,也会干扰之后内镜下的视野。但由于胃肠道的蠕动性,影像学和超声定位有时与内镜下异物嵌顿位置并不相符。
295 例患儿异物位于食管,几乎占本研究病例数的一半,其中 185 例(62.72%)位于食管上段,这是由于解剖原因(环咽肌和环状软骨、主动脉弓)和生理原因(横纹肌纤维和平滑肌纤维之间过渡点的低压区),食管内异物阻塞通常发生在下咽或食管上段 [4]。胃底和胃体处是胃腔内异物易停留的位置。
等待异物自行排出是针对圆钝且无腐蚀性的异物最常见的处理方式,它能减少患儿进行侵袭性操作和全麻的风险,并且很少出现并发症。对于单一小型钝性异物,且可在胃肠腔内自由移动者,若无明显不适症状,一般建议家长等待观察 1~2 周时间 [5],几乎所有无消化道基础疾病的下消化道异物患儿可在此期间自行排出异物且无特殊不适表现,但若异物长时间未排出并且影像学定位于上消化道,结合家长意愿,可行内镜下异物取出术。
但并非所有钝性的无腐蚀性异物都建议等待。磁力珠虽然表面光滑圆润,但患儿往往吞服不止 1 颗,因其磁力相互吸引,可能牢牢夹固住消化道黏膜而导致组织损伤、坏死甚至是穿孔,继而可引发腹膜炎、感染性休克等严重并发症,部分患儿甚至需要造瘘。磁力珠是异物中并发症最多、最严重的一类。在误服超过 1 颗的情况下应立即至医院就诊,寻求医师处理。但我国某些基层医院有时可能因为对磁力珠的危害认识不足,叮嘱患儿居家观察自行排出,而患儿在等待过程中出现明显急腹症表现方至上级医院就诊,从而延误最佳救治时机。另外,当患儿吞入磁力珠时,还应当避免穿着带有磁性配件的衣物或首饰,以免体内的磁力珠与体表的磁性物质产生相互吸引造成消化道损伤。
而对于尖锐的,或具腐蚀性的异物,则不应等待,建议立即至具备内镜操作资格或手术条件的医院就诊。因这类异物往往更容易引起消化道黏膜损伤、溃疡、穿孔、瘘、憩室等并发症,甚至包括纵隔感染及胸腹腔感染。纽扣电池就是其中极具危害性的一种类型,除了对黏膜的局部机械性压迫外,其在潮湿环境内易短路放电产热,使黏膜、软骨严重烫伤,电池表面的氧化锌和银也可与食管黏膜的蛋白质发生化学反应,另外电池液渗漏也会腐蚀食管黏膜,使黏膜逐渐发生液化坏死。因此,纽扣电池吞服后无论处于任何位置,均应立刻取出,避免出现严重并发症 [5]。腐蚀性液体往往会对食管造成不同程度的损伤,严重者可能会遗留食管瘢痕或狭窄,内镜操作过程中可保留大号胃管支撑食管黏膜组织,预防不规则狭窄,早期或留置鼻空肠营养管行营养支持 [6]。而一些细小的尖锐异物,除了会造成消化道黏膜的损伤或穿孔,有些甚至会形成瘘管,或沿血管等自然腔道游走进入实质器官造成局部脓肿。在越南有鱼骨穿破肺动脉的报道 [7]。而在巴西,一例 44 岁女性经腹腔镜证实鱼骨穿破胃小弯侧导致肝左叶脓肿 [8]。澳大利亚一名因反复泌尿系感染就诊的患者最终被胃镜证实因误服牙签导致十二指肠-输尿管瘘 [9]。
在我国,婴幼儿通常好发的异物类型为硬币、动物骨头等。但由于人口、民族、地域和经济卫生条件的不同,各地异物的发生率和频发类型也有差异。北京地区、陕西西安地区消化道异物以枣核、鱼骨、食团为主 [10-11]。而在华西医院 1294 例患者中发现,骨性异物在四川成都地区上消化道异物中最为常见 [12]。一项针对内蒙古 7 家大型三级综合医院收治的 2619 例门急诊及住院的上消化道异物患者的多中心研究显示,内蒙古地区最常见的异物类型为红枣核,其次是骨头、义齿、鱼刺 [13]。中国台北高雄地区最常见的异物类型为食团、鱼骨、假牙 [14]。
由于宗教信仰、风俗习惯及社会特征的不同,各国儿童吞入的异物类型也有差异。一项横跨十年针对美国急诊室 759074 例 6 岁以下消化道异物的患儿分析显示,硬币(其中一美分最常见)、玩具、珠宝和电池(其中纽扣电池最常见)最常被意外摄入 [15]。在土耳其,蓝色珠子(被认为可以保护婴儿免受邪灵伤害)、安全针(常用来固定蓝色珠子于婴儿外衣上)和母亲的头巾别针是最常被摄入的异物 [16]。而 Fujisawa 等 [17] 的一项研究表明,香烟和塑料是日本儿童最常被摄入的异物,硬币等金属物品甚至排在第 5 位,这可能是由于电子支付的蓬勃发展,实体货币的使用正在减少。
本研究中常居城镇的患儿通常更快到达医院就诊,这可能是由于城镇更发达的医疗条件和更便捷的交通,城镇的监护人也往往拥有更清晰的医疗意识。乡村的孩子可能会由于监护人医学知识的缺乏,对于食管异物,常使用中国传统观念中的处理方法,如通过吞咽未经咀嚼的馒头或大量饮用食醋的方式企图将异物咽下,有时可能会碰巧奏效,但往往引发食管穿孔等更严重的消化道并发症,也会延迟就诊时间而错过最佳的治疗时机。
幼儿期为消化道异物的高发时期,大多数异物可顺利通过消化道自行排出,但一些体积较大的、尖锐的、磁性的、具有腐蚀性的异物则有损伤消化道的可能,或本身存在消化道畸形而无法自行排出异物者,需要进行医疗干预。异物自行排出或经内镜取出的患儿一般预后良好,而经开腹探查的患儿往往伴随着某些并发症。加强看护、避免异物摄入是解决问题的关键。应当将尖锐或具有腐蚀性的物品放置于儿童可接触范围之外,尤其对于乡村儿童、存在基础疾病的患儿,而对于心理、情绪异常的孩子,更应加强看护,防患于异物摄入未然。在出现儿童误服后,应当立即至专业医院寻求医师的帮助,尽早进行积极有效的处理,以避免并发症的出现。
这是对单中心的回顾性研究,缺乏其他中心的经验。由于中国其他地区生活习惯的不同及医疗资源的差异,可能导致中国各地区消化道内异物的临床特点不尽相同。另外,由于家长选择就诊科室的不同,可能会导致其他科室如耳鼻喉科、普外科等收治的消化道内异物病例的遗漏。
好文章,需要你的鼓励
















