近年来,国内外研究人员通过多种临床流行病学方法,在大量人群调查研究和动物实验的基础上,对隐睾发生的危险因素作了较深入的探讨。
徐主任介绍道,来自动物模型诸多数据均表明,孕期暴露于
环境内分泌干扰物,可引起雌激素或抗雄激素效应,最终导致隐睾发生。
譬如塑料中的塑化剂就是雌激素的衍生物,其分子结构与雌激素非常相似。这类环境内分泌干扰物越来越多地出现在人类周围后,包括隐睾症在内的性分化异常的发生率就会升高。
遗传因素也不可小觑,国外大样本数据提示,隐睾症的发生有家族聚集的特性,是重要的孕产妇风险因素之一。一些研究发现了与隐睾症风险升高有关的基因和位点。另外,选择人工辅助生殖诞下后代的家庭日益增加,这种非自然的受孕方式是否会造成隐睾症风险的增加需要关注和探讨。
提及隐睾症的诊断,徐主任表示,
体格检查是确诊隐睾、鉴别回缩性睾丸的唯一方法,也是区分可扪及睾丸和未扪及睾丸的可靠方法。
超声对睾丸体积和位置测定及是否有异物占位等具有一定参考价值,但不能仅靠超声检查诊断隐睾和选择手术方式。另外,在进行 B 超检查时,需要在待查处涂抹耦合剂,耦合剂的温度一般低于体温,因此易造成提睾反射,影响最终判断。医生在用手进行体格检查时,也应避免手温过低。
需要注意的是,在检查诊断隐睾症时,要注意
避免假阳性。
如果男孩子小时候非常肥胖的话,其体内的雄激素水平相对较低,因为脂肪细胞是雄激素的「消化剂」,会将雄激素转化为雌激素。这会导致其外生殖器发育较差,睾丸也较小,且被包裹在脂肪里,所处位置较高,易导致误诊。这类儿童只要成功减肥,雄激素水平逐渐提升,睾丸就会降下来。
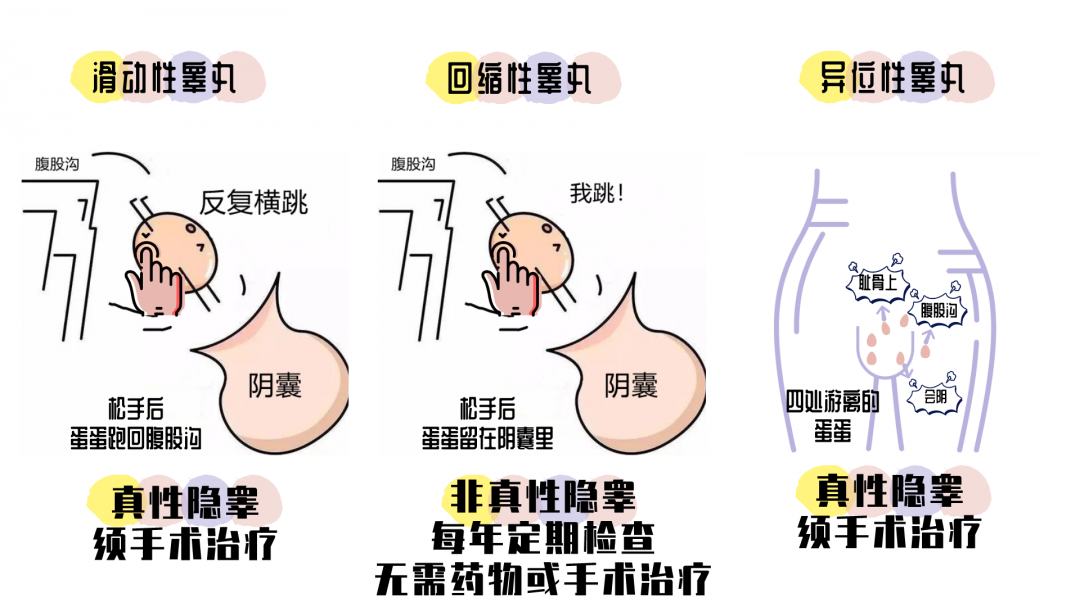
还有一种「回缩睾丸」的现象,也易与隐睾症混淆,是指阴囊内睾丸很容易回缩至阴囊外,但可以被人为的下拉至阴囊内并维持在该位置一段时间,其不需要药物或者手术治疗,但需密切随访至青春期,直到睾丸不再回缩且停留在阴囊内。如果可以手动将睾丸推送到阴囊内,但松手后睾丸会滑动到腹股沟内,这是「滑动睾丸」,和隐睾类似,需要及时干预治疗。



